Thorazine 50mg, 100mg Chlorpromazine Användning, biverkningar och dosering. Pris i onlineapotek. Generiska läkemedel utan recept.
Vad är Thorazine 50mg och hur används det?
Thorazine är ett receptbelagt läkemedel som används för att behandla symtomen schizofreni, psykotiska störningar, illamående och kräkningar, ångest före operation, intraoperativ sedering, svårbehandlad hicka och akut intermittent profylri (klåda och blåsor i huden). Thorazin kan användas ensamt eller tillsammans med andra läkemedel.
Thorazin tillhör en klass av läkemedel som kallas antipsykotika, fenotiazin.
Det är inte känt om Thorazine 50mg är säkert och effektivt för barn yngre än 6 månaders ålder.
Vilka är de möjliga biverkningarna av Thorazine 100mg?
Thorazin 100mg kan orsaka allvarliga biverkningar inklusive:
- okontrollerade muskelrörelser i ditt ansikte,
- stelhet i nacken,
- trånghet i halsen,
- svårt att andas eller svälja,
- yrsel,
- förvirring,
- agitation,
- känner sig orolig,
- sömnproblem
- svaghet,
- svullna bröst eller flytningar,
- kramper (kramper),
- gulfärgning av huden eller ögonen (gulsot),
- feber,
- frossa,
- munsår,
- hudsår,
- öm hals,
- hosta,
- mycket stela (styva) muskler,
- hög feber,
- svettas,
- förvirring,
- snabba eller ojämna hjärtslag, och
- skakningar
Få medicinsk hjälp omedelbart om du har något av symtomen som anges ovan.
De vanligaste biverkningarna av Thorazine inkluderar:
- dåsighet,
- torr mun,
- Täppt i näsan,
- suddig syn,
- förstoppning,
- impotens och
- problem att få orgasm
Tala om för läkaren om du har någon biverkning som stör dig eller som inte försvinner.
Dessa är inte alla möjliga biverkningar av Thorazine. För mer information, fråga din läkare eller apotekspersonal.
Ring din läkare för medicinsk rådgivning om biverkningar. Du kan rapportera biverkningar till FDA på 1-800-FDA-1088.
BESKRIVNING
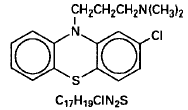
Thorazin (klorpromazin) är 10-(3-dimetylaminopropyl)-2-klorfentiazin, ett dimetylaminderivat av fentiazin. Det finns i orala och injicerbara former som hydrokloridsaltet och i suppositorierna som basen.
— Varje rund, orange, dragerad tablett innehåller klorpromazinhydroklorid enligt följande: 10 mg präglade SKF och T73; 25 mg präglade SKF och T74; 50 mg präglade SKF och T76; 100 mg präglade SKF och T77; 200 mg präglade SKF och T79. Inaktiva ingredienser består av bensoesyra, kroskarmellosnatrium, D&C Yellow No. 10, FD&C Blue No. 2, FD&C Yellow No. 6, gelatin, hydroxipropylmetylcellulosa, laktos, magnesiumstearat, metylparaben, polyetylenglykol, propylparaben, talk, titandioxid spårmängder av andra inaktiva ingredienser.
Spansule® kapslar med fördröjd frisättning — Varje Thorazine (klorpromazin) Spansule®-kapsel är så förberedd att en initial dos frisätts omedelbart och den återstående medicinen frisätts gradvis under en längre period.
Varje kapsel, med ogenomskinlig orange lock och naturlig kropp, innehåller klorpromazinhydroklorid enligt följande: 30 mg märkta SKF och T63; 75 mg präglade SKF och T64; 150 mg präglade SKF och T66. Inaktiva ingredienser består av bensylalkohol, kalciumsulfat, cetylpyridiniumklorid, FD&C Yellow No. 6, gelatin, glyceryldistearat, glycerylmonostearat, järnoxid, povidon, kiseldioxid, natriumlaurylsulfat, stärkelse, sackaros, titandioxid och spårmängder, andra inaktiva ingredienser.
Ampuls — Varje ml innehåller, i vattenlösning, klorpromazinhydroklorid, 25 mg; askorbinsyra, 2 mg; natriumbisulfit, 1 mg; natriumklorid, 6 mg; natriumsulfit, 1 mg.
Flerdosflaskor — Varje ml innehåller, i vattenlösning, klorpromazinhydroklorid, 25 mg; askorbinsyra, 2 mg; natriumbisulfit, 1 mg; natriumklorid, 1 mg; natriumsulfit, 1 mg; bensylalkohol, 2 %, som konserveringsmedel.
Sirap — Varje 5 ml (1 tesked) klar vätska med smak av apelsin-vaniljsås innehåller klorpromazinhydroklorid, 10 mg. Inaktiva ingredienser består av citronsyra, smakämnen, natriumbensoat, natriumcitrat, sackaros och vatten.
Suppositorier — Varje stolpiller innehåller klorpromazin, 25 eller 100 mg, glycerin, glycerylmonopalmitat, glycerylmonostearat, hydrerade kokosnötsoljefettsyror och hydrerade palmkärnsoljefettsyror.
INDIKATIONER
För behandling av schizofreni.
För att kontrollera illamående och kräkningar.
För lindring av rastlöshet och oro före operation.
För akut intermittent porfyri.
Som ett komplement vid behandling av stelkramp.
Att kontrollera manifestationerna av den maniska typen av manodepressiv sjukdom.
För lindring av svårlösta hicka.
För behandling av allvarliga beteendeproblem hos barn (1 till 12 år) som kännetecknas av stridslystnad och/eller explosivt hyperexciterbart beteende (utan proportion till omedelbara provokationer), och vid korttidsbehandling av hyperaktiva barn som visar överdriven motorisk aktivitet med åtföljande beteendestörningar som består av några eller alla av följande symtom: impulsivitet, svårigheter att upprätthålla uppmärksamhet, aggressivitet, humörlabilitet och dålig frustrationstolerans.
DOSERING OCH ADMINISTRERING
VUXNA
Anpassa dosen till individen och svårighetsgraden av hans tillstånd, med insikt om att milligram för milligram styrka förhållandet mellan alla doseringsformer inte har fastställts exakt kliniskt. Det är viktigt att öka dosen tills symtomen är under kontroll. Doseringen bör ökas mer gradvis hos försvagade eller utmärglade patienter. Vid fortsatt behandling minska dosen gradvis till lägsta effektiva underhållsnivå efter att symtomen har kontrollerats under en rimlig period.
I allmänhet kan dosrekommendationer för andra orala former av läkemedlet tillämpas på Spansule®-kapslar med fördröjd frisättning på basis av total daglig dos i milligram.
Tabletterna 100 mg och 200 mg är avsedda för användning vid svåra neuropsykiatriska tillstånd.
Öka den parenterala dosen endast om hypotoni inte har inträffat. Innan du använder IM, se VIKTIGA ANMÄRKNINGAR OM INJEKTION.
Äldre patienter — I allmänhet är doser i det lägre intervallet tillräckliga för de flesta äldre patienter. Eftersom de verkar vara mer mottagliga för hypotoni och neuromuskulära reaktioner bör sådana patienter observeras noggrant. Doseringen ska anpassas till individen, svaret bör övervakas noggrant och dosen justeras därefter. Doseringen bör ökas mer gradvis hos äldre patienter.
Psykotiska störningar — Öka dosen gradvis tills symtomen är under kontroll. Maximal förbättring kanske inte kan ses på veckor eller månader. Fortsätt med optimal dosering i 2 veckor; minska sedan gradvis dosen till lägsta effektiva underhållsnivå. En daglig dos på 200 mg är inte ovanligt. Vissa patienter kräver högre doser (t.ex. är 800 mg dagligen inte ovanligt hos utskrivna mentalpatienter).
HOSPITALISERADE PATIENTER AKUT SCHIZOFREN ELLER MANISKT TILLSTÅND — IM: 25 mg (1 ml). Om nödvändigt, ge ytterligare 25 till 50 mg injektion på 1 timme. Öka efterföljande imdoser gradvis under flera dagar— upp till 400 mg q4 till 6 timmar i exceptionellt allvarliga fall— tills patienten är under kontroll. Vanligtvis blir patienten tyst och samarbetsvillig inom 24 till 48 timmar och orala doser kan ersättas och ökas tills patienten är lugn. 500 mg per dag är i allmänhet tillräckligt. Även om gradvisa ökningar till 2 000 mg per dag eller mer kan vara nödvändiga, finns det vanligtvis liten terapeutisk vinst att uppnå genom att överskrida 1 000 mg per dag under längre perioder. I allmänhet bör dosnivåerna vara lägre hos äldre, utmärglade och försvagade. MINDRE AKUT STÖRD – Oral: 25 mg tid. Öka gradvis tills effektiv dos uppnås – vanligtvis 400 mg dagligen. OPPATIENTER— Oral: 10 mg tid eller qid, eller 25 mg två gånger dagligen MER ALVARLIGA FALL— Oral: 25 mg tid Efter 1 eller 2 dagar kan den dagliga dosen ökas med 20 till 50 mg varannan vecka tills patienten blir lugn och samarbetsvillig . SNABB KONTROLL AV ALLVARLIGA SYMPTOM— IM: 25 mg (1 ml). Om det behövs, upprepa om 1 timme. Efterföljande doser bör vara orala, 25 till 50 mg tid
Illamående och kräkningar — Oral: 10 till 25 mg q4 till 6h, prn, ökad vid behov. IM: 25 mg (1 ml). Om ingen hypotoni inträffar, ge 25 till 50 mg q3 till 4h, prn, tills kräkningarna upphör. Byt sedan till oral dosering. Rektal: En 100 mg suppositorium q6 till 8h, prn Hos vissa patienter räcker halva dosen.
UNDER OPERATION—IM: 12,5 mg (0,5 ml). Upprepa om 1/2 timme vid behov och om ingen hypotoni inträffar. IV: 2 mg per fraktionerad injektion, med 2 minuters intervall. Överskrid inte 25 mg. Späd till 1 mg/ml, dvs 1 ml (25 mg) blandat med 24 ml saltlösning.
Prekirurgisk gripande — Oralt: 25 till 50 mg, 2 till 3 timmar före operationen. IM: 12,5 till 25 mg (0,5 till 1 ml), 1 till 2 timmar före operation.
Olösta hicka — Oral: 25 till 50 mg tid eller qid Om symtomen kvarstår i 2 till 3 dagar, ge 25 till 50 mg (1 till 2 ml) IM Om symtomen kvarstår, använd långsam IV-infusion med patienten platt i sängen: 25 till 50 mg ( 1 till 2 mL) i 500 till 1 000 mL saltlösning. Följ blodtrycket noga.
Akut intermittent porfyri — Oral: 25 till 50 mg tid eller qid Kan vanligtvis avbrytas efter flera veckor, men underhållsbehandling kan vara nödvändig för vissa patienter. IM: 25 mg (1 ml) tid eller qid tills patienten kan ta oral behandling.
Stelkramp — IM: 25 till 50 mg (1 till 2 ml) givet 3 eller 4 gånger dagligen, vanligtvis i kombination med barbiturater. Totala doser och administreringsfrekvens måste bestämmas av patientens svar, med början med låga doser och gradvis ökande. IV: 25 till 50 mg (1 till 2 ml). Späd till minst 1 mg per ml och administrera med en hastighet av 1 mg per minut.
DOSERING OCH ADMINISTRERING— PEDIATRISKA PATIENTER (6 månader till 12 år)
Thorazin (klorpromazin) ska i allmänhet inte användas till pediatriska patienter under 6 månaders ålder förutom när det är potentiellt livräddande. Det ska inte användas under tillstånd för vilka specifika pediatriska doser inte har fastställts.
Allvarliga beteendeproblem — OPPATIENTER—Välj administreringsväg efter svårighetsgraden av patientens tillstånd och öka dosen gradvis efter behov. Oralt: 1/4 mg/lb kroppsvikt q4 till 6h, prn (t.ex. för 40 lb barn—10 mg q4 till 6h). Rektal: 1/2 mg/lb kroppsvikt q6 till 8h, prn (t.ex. för 20 till 30 lb barn— ett halvt 25 mg suppositorium q6 till 8h). IM: 1 / 4 mg/lb kroppsvikt q6 till 8h, prn
HOSPITALISERADE PATIENTER— Som med öppenvård, börja med låga doser och öka dosen gradvis. Vid allvarliga beteendestörningar kan högre doser (50 till 100 mg dagligen, och hos äldre barn, 200 mg dagligen eller mer) vara nödvändiga. Det finns få bevis för att beteendeförbättring hos svårt störda mentalt retarderade patienter förstärks ytterligare av doser över 500 mg per dag. Maximal IM-dosering: Barn upp till 5 år (eller 50 lbs), inte över 40 mg/dag; 5 till 12 år (eller 50 till 100 lbs), inte över 75 mg/dag förutom i ohanterliga fall.
Illamående och kräkningar — Dosering och administreringsfrekvens bör justeras i enlighet med hur allvarliga symtomen är och patientens svar. Aktivitetens varaktighet efter intramuskulär administrering kan vara upp till 12 timmar. Efterföljande doser kan ges på samma sätt vid behov. Oralt: 1/4 mg/lb kroppsvikt (t.ex. 40 pund barn— 10 mg q4 till 6h). Rektal: 1/2 mg/lb kroppsvikt q6 till 8h, prn (t.ex. 20 till 30 lb barn— hälften av ett 25 mg suppositorium q6 till 8h). IM: 1 / 4 mg/lb kroppsvikt q6 till 8h, prn Maximal IM-dosering: Pediatriska patienter 6 månader till 5 år. (eller 50 lbs), inte över 40 mg/dag; 5 till 12 år. (eller 50 till 100 lbs), inte över 75 mg/dag förutom i svåra fall. UNDER KIRURGI— IM: 1 / 8 mg/lb kroppsvikt. Upprepa om 1/2 timme vid behov och om ingen hypotoni inträffar. IV: 1 mg per fraktionerad injektion med 2 minuters intervall och inte överstigande rekommenderad IM-dos. Späd alltid till 1 mg/ml, dvs 1 ml (25 mg) blandat med 24 ml saltlösning.
Prekirurgisk gripande — 1/4 mg/lb kroppsvikt, antingen oralt 2 till 3 timmar före operation, eller IM 1 till 2 timmar innan.
Stelkramp — IM eller IV: 1/4 mg/lb kroppsvikt q6 till 8h. När det ges IV, späd till minst 1 mg/ml och administrera med en hastighet av 1 mg per 2 minuter. Hos patienter upp till 50 lbs, överstig inte 40 mg dagligen; 50 till 100 lbs, överstig inte 75 mg, förutom i svåra fall.
Viktig information om injektion
Injicera långsamt, djupt in i den övre yttre kvadranten av skinkan.
På grund av möjliga hypotensiva effekter, reservera parenteral administrering för sänggående patienter eller för akuta ambulatoriska fall, och håll patienten liggande i minst 1/2 timme efter injektionen. Om irritation är ett problem, späd Injection med koksaltlösning eller 2% prokain; blandning med andra medel i sprutan rekommenderas inte. Subkutan injektion rekommenderas inte. Undvik att injicera outspädd Thorazin (klorpromazin) i en ven. IV-väg är endast för svår hicka, operation och stelkramp.
På grund av risken för kontakteksem, undvik att få lösning på händer eller kläder. Denna lösning bör skyddas från ljus. Detta är en klar, färglös till ljusgul lösning; en lätt gulaktig missfärgning kommer inte att förändra styrkan. Om den är markant missfärgad ska lösningen kasseras. För information om sulfitkänslighet, se VARNINGAR avsnitt av denna märkning.
Anmärkning om koncentrat: När koncentratet ska användas, tillsätt önskad dos av koncentrat till 60 ml (2 fl oz) eller mer spädningsmedel precis före administrering. Detta kommer att säkerställa smaklighet och stabilitet. Fordon som föreslås för utspädning är: tomat- eller fruktjuice, mjölk, enkel sirap, apelsinsirap, kolsyrade drycker, kaffe, te eller vatten. Halvfast mat (soppor, puddingar, etc.) kan också användas. Koncentratet är ljuskänsligt; den ska skyddas från ljus och dispenseras i bärnstensfärgade glasflaskor. Kylning krävs inte.
HUR LEVERERAS
Tabletter: 10 mg, i flaskor om 100; 25 mg eller 50 mg, i flaskor med 100 och 1000. För användning vid svåra neuropsykiatriska tillstånd, 100 mg och 200 mg, i flaskor med 100 och 1000.
NDC 0007-5073-20 10 mg 100's NDC 0007-5074-20 25 mg 100's NDC 0007-5074-30 25 mg 1000's NDC 0007-5076-20 0'07 mg-0'07 mg-0'01 mg-0'07 mg-0'01 mg-0'07 mg-0' 20 100 mg 100 s NDC 0007-5077-30 100 mg 1000 s NDC 0007-5079-20 200 mg 100 s NDC 0007-5079-30 200 mg 1000 s
Spansule® kapslar med fördröjd frisättning: 30 mg, 75 mg eller 150 mg, i flaskor om 50.
NDC 0007-5063-15 30 mg 50-tal NDC 0007-5064-15 75 mg 50-tal NDC 0007-5066-15 150 mg 50-tal
Ampuls: 1 ml och 2 ml (25 mg/ml), i lådor med 10 st.
NDC 0007-5060-11 25 mg/mL i 1 mL Ampuls (kartong med 10) NDC 0007-5061-11 25 mg/mL i 2 mL Ampuls (förpackning med 10)
Flerdosflaskor: 10 ml (25 mg/ml), i förpackningar om 1.
NDC 0007-5062-01 25 mg/ml i 10 ml flerdosflaskor (förpackning med 1)
Sirap: 10 mg/5 ml, i 4 fl oz flaskor.
NDC 0007-5072-44 10 mg/5 mL 4 fl oz
Suppositorier: 25 mg eller 100 mg, i kartonger med 12 st.
NDC 0007-5070-03 25 mg (kartong med 12) NDC 0007-5071-03 100 mg (kartong med 12)
Alla doseringsformer utom sirap ska förvaras mellan 15° och 30°C (59° och 86°F). Sirap bör förvaras under 25°C (77°F).
*fenytoin, Parke-Davis. † metrizamid, Sanofi Winthrop Pharmaceuticals. ‡ noradrenalinbitartrat, Sanofi Winthrop Pharmaceuticals. §fenylefrinhydroklorid, Sanofi Winthrop Pharmaceuticals. ||difenhydraminhydroklorid, Parke-Davis.
VARNING : Thorazine® (klorpromazin) Spanselkapslar är tillverkade med koltetraklorid och metylkloroform, ämnen som skadar folkhälsan och miljön genom att förstöra ozon i den övre atmosfären.
FDA revisionsdatum: 1998-04-22. Tillverkarinformation: n/a
BIEFFEKTER
Obs: Vissa biverkningar av Thorazin (klorpromazin) kan vara mer benägna att inträffa, eller uppträda med större intensitet, hos patienter med speciella medicinska problem, t.ex. patienter med mitralinsufficiens eller feokromocytom har upplevt allvarlig hypotoni efter rekommenderade doser.
Dåsighet , vanligtvis mild till måttlig, kan förekomma, särskilt under den första eller andra veckan, varefter den vanligtvis försvinner. Om det är besvärligt kan dosen sänkas.
B Den totala incidensen har varit låg, oavsett indikation eller dosering. De flesta utredare drar slutsatsen att det är en känslighetsreaktion. De flesta fall inträffar mellan den andra och fjärde veckan av behandlingen. Den kliniska bilden liknar infektiös hepatit, med laboratoriekännetecken av obstruktiv gulsot, snarare än de av parenkymskada. Det är vanligtvis omedelbart reversibelt vid utsättning av medicinen; dock har kronisk gulsot rapporterats.
Det finns inga avgörande bevis för att redan existerande leversjukdom gör patienter mer mottagliga för gulsot. Alkoholister med cirros har framgångsrikt behandlats med Thorazin (klorpromazin) utan komplikationer. Ändå bör läkemedlet användas med försiktighet hos patienter med leversjukdom. Patienter som har upplevt gulsot med ett fentiazin ska inte om möjligt återexponeras för Thorazin (klorpromazin) eller andra fentiaziner.
Om feber med gripliknande symtom uppstår, bör lämpliga leverstudier utföras. Om tester indikerar en abnormitet, avbryt behandlingen.
Leverfunktionstester i gulsot inducerad av läkemedlet kan efterlikna extrahepatisk obstruktion; avhålla explorativ laparotomi tills extrahepatisk obstruktion har bekräftats.
Hematologiska störningar , inklusive agranulocytos, eosinofili, leukopeni, hemolytisk anemi, aplastisk anemi, trombocytopen purpura och pancytopeni har rapporterats.
Agranulocytos — Varna patienter att rapportera plötsligt uppkomst av halsont eller andra tecken på infektion. Om vita blodkroppar och differentialräkningar indikerar cellulär depression, avbryt behandlingen och påbörja antibiotika och annan lämplig behandling.
De flesta fall har inträffat mellan den fjärde och tionde terapiveckan; patienter bör övervakas noga under den perioden.
Måttlig suppression av vita blodkroppar är inte en indikation för att avbryta behandlingen såvida det inte åtföljs av de symtom som beskrivs ovan.
Kardiovaskulär
hypotensiva effekter — Postural hypotoni, enkel takykardi, tillfällig svimning och yrsel kan förekomma efter den första injektionen; ibland efter efterföljande injektioner; sällan, efter den första orala dosen. Vanligtvis är återhämtningen spontant och symtomen försvinner inom 1/2 till 2 timmar. Ibland kan dessa effekter vara mer allvarliga och långvariga, vilket ger ett chockliknande tillstånd.
För att minimera hypotoni efter injektion, låt patienten ligga ner och observera i minst 1/2 timme. För att kontrollera hypotoni, placera patienten i huvud-lågt läge med benen upphöjda. Om kärlsammandragande medel krävs är Levophed® *** och Neo-Synephrine® § de mest lämpliga. Andra pressormedel, inklusive epinefrin, bör inte användas eftersom de kan orsaka en paradoxal ytterligare sänkning av blodtrycket.
EKG förändringar — särskilt ospecifika, vanligtvis reversibla Q- och T-vågsförvrängningar — har observerats hos vissa patienter som fått fenotiazin lugnande medel, inklusive Thorazin (klorpromazin).
Obs: Plötslig död, tydligen på grund av hjärtstillestånd, har rapporterats.
CNS-reaktioner
Neuromuskulära (extrapyramidala) reaktioner — Neuromuskulära reaktioner inkluderar dystonier, motorisk rastlöshet, pseudoparkinsonism och tardiv dyskinesi och verkar vara dosrelaterade. De diskuteras i följande stycken:
Dystonier Symtom kan inkludera spasmer i nackmusklerna, ibland utvecklas till akut, reversibel torticollis; sträckstyvhet i ryggmusklerna, ibland utvecklas till opisthotonos; carpopedal spasm, trismus, sväljsvårigheter, oculogyric kris och utskjutande av tungan.
Dessa avtar vanligtvis inom några timmar, och nästan alltid inom 24 till 48 timmar efter att läkemedlet har avbrutits.
lindriga fall räcker det ofta med trygghet eller ett barbiturat. I måttliga fall ger barbiturater vanligtvis snabb lindring. I svårare vuxenfall ger administrering av ett medel mot parkinsonism, förutom levodopa, vanligtvis snabbt upphävande av symtomen. Hos barn (1 till 12 år) kommer trygghet och barbiturater vanligtvis att kontrollera symtomen. (Eller parenteralt Benadryl® ll kan vara användbart. Se Benadryl förskrivningsinformation för lämplig barndos.) Om lämplig behandling med medel mot parkinsonism eller Benadryl misslyckas med att vända tecknen och symtomen, bör diagnosen omvärderas.
Lämpliga stödjande åtgärder såsom att upprätthålla en fri luftväg och adekvat hydrering bör användas vid behov. Om behandlingen återupptas bör den vara i en lägre dos. Om dessa symtom uppträder hos barn eller gravida patienter ska läkemedlet inte återinsättas.
Motorisk rastlöshet: Symtom kan inkludera agitation eller orolighet och ibland sömnlöshet. Dessa symtom försvinner ofta spontant. Ibland kan dessa symtom likna de ursprungliga neurotiska eller psykotiska symptomen. Doseringen ska inte ökas förrän dessa biverkningar har avtagit.
Om dessa symtom blir alltför besvärliga kan de vanligtvis kontrolleras genom en minskning av dosen eller byte av läkemedel. Behandling med antiparkinsonmedel, bensodiazepiner eller propranolol kan vara till hjälp.
Pseudoparkinsonism: Symtom kan inkludera: maskliknande ansiktsuttryck, dregling, skakningar, rullande rörelser, kugghjulsstyvhet och blandad gång. I de flesta fall kan dessa symtom lätt kontrolleras när ett medel mot parkinsonism administreras samtidigt. Läkemedel mot parkinsonism ska endast användas när det behövs. I allmänhet räcker det med terapi på några veckor till 2 eller 3 månader. Efter denna tid bör patienterna utvärderas för att fastställa deras behov av fortsatt behandling. (Obs: Levodopa har inte visat sig vara effektivt vid antipsykotisk inducerad pseudoparkinsonism.) Ibland är det nödvändigt att sänka dosen av Thorazin (klorpromazin) eller att avbryta läkemedlet.
Tardiv dyskinesi: Som med alla antipsykotiska medel kan tardiv dyskinesi uppträda hos vissa patienter på långtidsbehandling eller kan uppträda efter att läkemedelsbehandlingen har avbrutits. Syndromet kan också utvecklas, om än mycket mindre frekvent, efter relativt korta behandlingsperioder vid låga doser. Detta syndrom uppträder i alla åldersgrupper. Även om prevalensen verkar vara högst bland äldre patienter, särskilt äldre kvinnor, är det omöjligt att förlita sig på prevalensuppskattningar för att vid inledningen av antipsykotisk behandling förutsäga vilka patienter som sannolikt kommer att utveckla syndromet. Symtomen är ihållande och hos vissa patienter verkar de vara irreversibla. Syndromet kännetecknas av rytmiska ofrivilliga rörelser av tungan, ansiktet, munnen eller käken (t.ex. utskjutande tunga, puss i kinderna, rynkningar i munnen, tuggrörelser). Ibland kan dessa åtföljas av ofrivilliga rörelser av extremiteter. I sällsynta fall är dessa ofrivilliga rörelser av extremiteterna de enda manifestationerna av tardiv dyskinesi. En variant av tardiv dyskinesi, tardiv dystoni, har också beskrivits.
Det finns ingen känd effektiv behandling för tardiv dyskinesi; medel mot parkinsonism lindrar inte symtomen på detta syndrom. Om det är kliniskt genomförbart, föreslås det att alla antipsykotiska medel sätts ut om dessa symtom uppträder. Om det skulle bli nödvändigt att återuppta behandlingen, öka dosen av medlet eller byta till ett annat antipsykotiskt medel, kan syndromet maskeras.
Det har rapporterats att fina vermikulära rörelser av tungan kan vara ett tidigt tecken på syndromet och om medicineringen stoppas vid den tidpunkten kanske syndromet inte utvecklas.
Skadliga beteendeeffekter — Psykotiska symtom och katatonliknande tillstånd har rapporterats i sällsynta fall.
Andra CNS-effekter — Malignt neuroleptikasyndrom (NMS) har rapporterats i samband med antipsykotiska läkemedel. (Ser VARNINGAR .) Cerebralt ödem har rapporterats.
Konvulsiva anfall (petit mal och grand mal) har rapporterats, särskilt hos patienter med EEG-avvikelser eller tidigare sådana störningar.
Abnormiteter i cerebrospinalvätskans proteiner har också rapporterats.
Allergiska reaktioner av mild urtikartyp eller ljuskänslighet ses. Undvik onödig exponering för sol. Allvarligare reaktioner, inklusive exfoliativ dermatit, har rapporterats ibland.
Kontaktdermatit har rapporterats hos vårdpersonal; därför rekommenderas användning av gummihandskar vid administrering av Thorazin (klorpromazin) vätska eller injicerbar.
Dessutom har astma, larynxödem, angioneurotiskt ödem och anafylaktoida reaktioner rapporterats.
Endokrina störningar Amning och måttlig bröstöverfyllnad kan förekomma hos kvinnor vid stora doser. Om ihållande, sänk dosen eller dra ut läkemedlet. Falskt positiva graviditetstest har rapporterats, men det är mindre sannolikt att det inträffar när ett serumtest används. Amenorré och gynekomasti har också rapporterats. Hyperglykemi, hypoglykemi och glykosuri har rapporterats.
Autonoma reaktioner : Enstaka muntorrhet; nästäppa; illamående; förstoppning; förstoppning; adynamic ileus; urinretention; priapism; mios och mydriasis, atonisk kolon, ejakulationsrubbningar/impotens.
Särskilda överväganden vid långtidsterapi: Hudpigmentering och okulära förändringar har inträffat hos vissa patienter som tagit betydande doser av Thorazin (klorpromazin) under längre perioder.
Hudpigmentering — Sällsynta fall av hudpigmentering har observerats hos mentala patienter på sjukhus, främst kvinnor som har fått läkemedlet vanligtvis i 3 år eller mer i doser från 500 mg till 1500 mg dagligen. Pigmentförändringarna, begränsade till utsatta delar av kroppen, sträcker sig från en nästan omärklig mörkfärgning av huden till en skiffergrå färg, ibland med en violett nyans. Histologisk undersökning avslöjar ett pigment, främst i dermis, som förmodligen är ett melaninliknande komplex. Pigmenteringen kan blekna efter utsättande av läkemedlet.
Okulära förändringar — Okulära förändringar har förekommit oftare än hudpigmentering och har observerats både hos pigmenterade och icke-pigmenterade patienter som fått Thorazin (klorpromazin) vanligtvis i 2 år eller mer i doser på 300 mg dagligen och högre. Ögonförändringar kännetecknas av avsättning av fina partiklar i linsen och hornhinnan. I mer avancerade fall har stjärnformade opaciteter också observerats i den främre delen av linsen. Arten av ögonavlagringarna har ännu inte fastställts. Ett litet antal patienter med svårare okulära förändringar har haft viss synnedsättning. Utöver dessa hornhinne- och linsförändringar har epitelial keratopati och pigmentretinopati rapporterats. Rapporter tyder på att ögonskadorna kan gå tillbaka efter att läkemedlet tagits ut.
Eftersom förekomsten av ögonförändringar verkar vara relaterad till dosnivåer och/eller behandlingslängd, föreslås det att långtidspatienter på måttliga till höga dosnivåer har periodiska ögonundersökningar.
Etiologi — Etiologin för båda dessa reaktioner är inte klarlagd, men exponering för ljus, tillsammans med dosering/behandlingslängd, verkar vara den viktigaste faktorn. Om någon av dessa reaktioner observeras, bör läkaren väga fördelarna med fortsatt behandling mot de möjliga riskerna och, på grundval av det enskilda fallet, avgöra om den nuvarande behandlingen ska fortsätta eller inte, sänka dosen eller dra ut läkemedlet.
Andra biverkningar: Lätt feber kan uppstå efter stora IM-doser. Hyperpyrexi har rapporterats. Ökning av aptit och vikt förekommer ibland. Perifert ödem och ett systemiskt lupus erythematosus-liknande syndrom har rapporterats.
Obs: Det har förekommit enstaka rapporter om plötslig död hos patienter som fått fentiaziner. I vissa fall verkade orsaken vara hjärtstopp eller asfyxi på grund av misslyckande hos hostreflexen.
LÄKEMEDELSINTERAKTIONER
Ingen information lämnas.
VARNINGAR
De extrapyramidala symtomen som kan uppstå sekundärt till Thorazin (klorpromazin) kan förväxlas med tecken på centrala nervsystemet på en odiagnostiserad primär sjukdom som är ansvarig för kräkningarna, t.ex. Reyes syndrom eller annan encefalopati. Användning av Thorazin (klorpromazin) och andra potentiella hepatotoxiner bör undvikas hos barn och ungdomar vars tecken och symtom tyder på Reyes syndrom.
Tardiv dyskinesi: Tardiv dyskinesi, ett syndrom som består av potentiellt irreversibla, ofrivilliga, dyskinetiska rörelser, kan utvecklas hos patienter som behandlas med antipsykotiska läkemedel. Även om prevalensen av syndromet verkar vara högst bland äldre, särskilt äldre kvinnor, är det omöjligt att förlita sig på prevalensuppskattningar för att förutsäga, vid inledningen av antipsykotisk behandling, vilka patienter som sannolikt kommer att utveckla syndromet. Huruvida antipsykotiska läkemedel skiljer sig i deras potential att orsaka tardiv dyskinesi är okänt.
Både risken för att utveckla syndromet och sannolikheten att det blir irreversibelt tros öka när behandlingstiden och den totala kumulativa dosen av antipsykotiska läkemedel som ges till patienten ökar. Syndromet kan dock utvecklas, även om det är mycket mindre vanligt, efter relativt korta behandlingsperioder vid låga doser.
Det finns ingen känd behandling för etablerade fall av tardiv dyskinesi, även om syndromet kan försvinna, delvis eller helt, om antipsykotisk behandling avbryts. Antipsykotisk behandling i sig kan dock undertrycka (eller delvis undertrycka) tecknen och symtomen på syndromet och kan därigenom eventuellt maskera den underliggande sjukdomsprocessen. Effekten som symtomatisk suppression har på det långvariga förloppet av syndromet är okänd.
Mot bakgrund av dessa överväganden bör antipsykotika förskrivas på ett sätt som med största sannolikhet minimerar förekomsten av tardiv dyskinesi. Kronisk antipsykotisk behandling bör i allmänhet reserveras för patienter som lider av en kronisk sjukdom som 1) är känd för att svara på antipsykotiska läkemedel och 2) för vilka alternativa, lika effektiva men potentiellt mindre skadliga behandlingar inte är tillgängliga eller lämpliga. Hos patienter som behöver kronisk behandling bör den minsta dosen och den kortaste behandlingstiden som ger ett tillfredsställande kliniskt svar eftersträvas. Behovet av fortsatt behandling bör omprövas med jämna mellanrum.
Om tecken och symtom på tardiv dyskinesi uppträder hos en patient som behandlas med antipsykotika, bör utsättning av läkemedel övervägas. Vissa patienter kan dock behöva behandling trots förekomsten av syndromet.
För ytterligare information om beskrivningen av tardiv dyskinesi och dess kliniska upptäckt, se avsnitten om FÖRSIKTIGHETSÅTGÄRDER och NEGATIVA REAKTIONER .
Malignt neuroleptikasyndrom (NMS): Ett potentiellt dödligt symtomkomplex som ibland kallas malignt neuroleptikasyndrom (NMS) har rapporterats i samband med antipsykotiska läkemedel. Kliniska manifestationer av NMS är hyperpyrexi, muskelstelhet, förändrad mental status och tecken på autonom instabilitet (oregelbunden puls eller blodtryck, takykardi, diafores och hjärtrytmrubbningar).
Den diagnostiska utvärderingen av patienter med detta syndrom är komplicerad. För att komma fram till en diagnos är det viktigt att identifiera fall där den kliniska presentationen inkluderar både allvarlig medicinsk sjukdom (t.ex. lunginflammation, systemisk infektion etc.) och obehandlade eller otillräckligt behandlade extrapyramidala tecken och symtom (EPS). Andra viktiga överväganden i differentialdiagnosen inkluderar central antikolinerg toxicitet, värmeslag, läkemedelsfeber och primär patologi i centrala nervsystemet (CNS).
Hanteringen av NMS bör innefatta 1) omedelbart utsättande av antipsykotiska läkemedel och andra läkemedel som inte är nödvändiga för samtidig behandling, 2) intensiv symtomatisk behandling och medicinsk övervakning, och 3) behandling av eventuella samtidiga allvarliga medicinska problem för vilka specifika behandlingar finns tillgängliga. Det finns ingen allmän enighet om specifika farmakologiska behandlingsregimer för okomplicerad NMS.
Om en patient behöver antipsykotisk läkemedelsbehandling efter återhämtning från NMS, bör det potentiella återinförandet av läkemedelsbehandling noggrant övervägas. Patienten bör övervakas noggrant, eftersom återfall av NMS har rapporterats.
Ett encefalopatiskt syndrom (kännetecknat av svaghet, letargi, feber, skakningar och förvirring, extrapyramidala symtom, leukocytos, förhöjda serumenzymer, BUN och FBS) har förekommit hos ett fåtal patienter som behandlats med litium plus ett antipsykotiskt läkemedel. I vissa fall följdes syndromet av irreversibel hjärnskada. På grund av ett möjligt orsakssamband mellan dessa händelser och samtidig administrering av litium och antipsykotika, bör patienter som får sådan kombinerad behandling övervakas noggrant för tidiga tecken på neurologisk toxicitet och behandlingen avbrytas omedelbart om sådana tecken uppträder. Detta encefalopatiska syndrom kan likna eller vara samma som malignt neuroleptikasyndrom (NMS).
Thorazin (klorpromazin) ampuls och flerdosflaskor innehåller natriumbisulfit och natriumsulfit, sulfiter som kan orsaka allergiska reaktioner inklusive anafylaktiska symtom och livshotande eller mindre allvarliga astmatiska episoder hos vissa känsliga personer. Den totala prevalensen av sulfitkänslighet i den allmänna befolkningen är okänd och troligen låg. Sulfitkänslighet ses oftare hos astmatiker än hos personer som inte har astma.
Patienter med benmärgsdepression eller som tidigare har visat en överkänslighetsreaktion (t.ex. bloddyskrasier, gulsot) med ett fentiazin bör inte få något fentiazin, inklusive Thorazin (klorpromazin), såvida inte läkarens bedömning är att de potentiella fördelarna med behandlingen uppväger möjlig fara.
Torazin (klorpromazin) kan försämra mentala och/eller fysiska förmågor, särskilt under de första dagarna av behandlingen. Var därför försiktig med patienter för aktiviteter som kräver vakenhet (t.ex. köra fordon eller maskiner).
Användning av alkohol med detta läkemedel bör undvikas på grund av möjliga additiva effekter och hypotoni. Torazin (klorpromazin) kan motverka den blodtryckssänkande effekten av guanetidin och relaterade föreningar.
Användning under graviditet: Säkerhet för användning av Thorazin (klorpromazin) under graviditet har inte fastställts. Därför rekommenderas det inte att läkemedlet ges till gravida patienter förutom när det enligt läkarens bedömning är nödvändigt. De potentiella fördelarna bör klart överväga möjliga faror. Det finns rapporterade fall av långvarig gulsot, extrapyramidala tecken, hyperreflexi eller hyporeflexi hos nyfödda spädbarn vars mödrar fått fenotiaziner.
Reproduktionsstudier på gnagare har visat potential för embryotoxicitet, ökad neonatal mortalitet och omvårdnadsöverföring av läkemedlet. Tester på avkomman till de läkemedelsbehandlade gnagarna visar minskad prestationsförmåga. Möjligheten för permanent neurologisk skada kan inte uteslutas.
Ammande mödrar: Det finns bevis för att klorpromazin utsöndras i bröstmjölken hos ammande mödrar. På grund av risken för allvarliga biverkningar hos ammande spädbarn från klorpromazin, bör ett beslut fattas om att avbryta amningen eller att avbryta läkemedlet, med hänsyn till läkemedlets betydelse för modern.
FÖRSIKTIGHETSÅTGÄRDER
Allmän
Med tanke på sannolikheten att vissa patienter som exponeras kroniskt för antipsykotika kommer att utveckla tardiv dyskinesi, rekommenderas det att alla patienter hos vilka kronisk användning övervägs ges, om möjligt, fullständig information om denna risk. Beslutet att informera patienter och/eller deras vårdnadshavare måste självklart ta hänsyn till de kliniska omständigheterna och patientens kompetens att förstå den information som ges.
Torazin (klorpromazin) bör administreras med försiktighet till personer med hjärt-, kärl-, lever- eller njursjukdom. Det finns bevis för att patienter med en historia av leverencefalopati på grund av cirros har ökad känslighet för CNS-effekterna av Thorazin (klorpromazin) (dvs. nedsatt cerebration och onormal nedgång i EEG).
På grund av sin CNS-dämpande effekt bör Thorazin (klorpromazin) användas med försiktighet hos patienter med kroniska andningssjukdomar såsom svår astma, emfysem och akuta luftvägsinfektioner, särskilt hos barn (1 till 12 års ålder).
Eftersom Thorazin (klorpromazin) kan undertrycka hostreflexen är aspiration av kräk möjlig.
Torazin (klorpromazin) förlänger och intensifierar verkan av CNS-depressiva medel som anestetika, barbiturater och narkotika. När Thorazin (klorpromazin) administreras samtidigt krävs cirka 1/4 till 1/2 av den vanliga dosen av sådana medel. När Thorazin (klorpromazin) inte administreras för att minska behovet av CNS-depressiva medel, är det bäst att sluta med sådana dämpande medel innan behandling med Thorazin (klorpromazin) påbörjas. Dessa medel kan därefter återinsättas i låga doser och ökas vid behov.
Obs: Torazin (klorpromazin) intensifierar inte barbituraters antikonvulsiva verkan. Därför bör dosen av antikonvulsiva medel, inklusive barbiturater, inte minskas om Thorazin (klorpromazin) påbörjas. Börja istället Thorazine (klorpromazin) i låga doser och öka vid behov.
Använd med försiktighet till personer som kommer att utsättas för extrem värme, organofosfor insekticider och till personer som får atropin eller relaterade droger.
Antipsykotiska läkemedel höjer prolaktinnivåerna; höjningen kvarstår under kronisk administrering. Vävnadsodlingsexperiment indikerar att ungefär 1/3 av human bröstcancer är prolaktinberoende in vitro, en faktor av potentiell betydelse om förskrivning av dessa läkemedel övervägs till en patient med en tidigare upptäckt bröstcancer. Även om störningar som galaktorré, amenorré, gynekomasti och impotens har rapporterats, är den kliniska betydelsen av förhöjda serumprolaktinnivåer okänd för de flesta patienter. En ökning av bröstneoplasmer har hittats hos gnagare efter kronisk administrering av antipsykotiska läkemedel. Varken kliniska eller epidemiologiska studier utförda hittills har emellertid visat ett samband mellan kronisk administrering av dessa läkemedel och brösttumörbildning; den tillgängliga bevisningen anses vara för begränsad för att vara avgörande vid denna tidpunkt.
Kromosomavvikelser i spermatocyter och onormala spermier har visats hos gnagare som behandlats med vissa antipsykotika.
Som med alla läkemedel som utövar en antikolinerg effekt och/eller orsakar mydriasis, bör klorpromazin användas med försiktighet hos patienter med glaukom.
Klorpromazin minskar effekten av orala antikoagulantia.
Fenotiaziner kan producera alfa-adrenerg blockad.
Klorpromazin kan sänka kramptröskeln; dosjusteringar av antikonvulsiva medel kan vara nödvändiga. Potentiering av antikonvulsiva effekter förekommer inte. Det har dock rapporterats att klorpromazin kan störa metabolismen av Dilantin®* och därmed utlösa Dilantin-toxicitet.
Samtidig administrering med propranolol resulterar i ökade plasmanivåer av båda läkemedlen.
Tiaziddiuretika kan accentuera den ortostatiska hypotoni som kan uppstå med fentiaziner.
Närvaron av fenotiaziner kan ge falskt positiva fenylketonuri (PKU) testresultat.
Läkemedel som sänker kramptröskeln, inklusive fentiazinderivat, ska inte användas med Amipaque®†. Som med andra fenotiazinderivat, bör Thorazin (klorpromazin) avbrytas minst 48 timmar före myelografi, bör inte återupptas förrän minst 24 timmar efter proceduren, och bör inte användas för att kontrollera illamående och kräkningar som förekommer vare sig före myelografi eller efter proceduren med Amipaque.
Långtidsterapi: För att minska sannolikheten för biverkningar relaterade till kumulativ läkemedelseffekt, bör patienter med en anamnes på långtidsbehandling med Thorazin (klorpromazin) och/eller andra antipsykotika utvärderas regelbundet för att avgöra om underhållsdosen kan sänkas eller läkemedelsbehandlingen avbrytas.
Antiemetisk effekt: Den antiemetiska verkan av Thorazine (klorpromazin) kan maskera tecknen och symtomen på överdosering av andra läkemedel och kan dölja diagnosen och behandlingen av andra tillstånd såsom tarmobstruktion, hjärntumör och Reyes syndrom. (Ser VARNINGAR .)
När Thorazin (klorpromazin) används tillsammans med kemoterapeutiska läkemedel mot cancer, kan kräkningar som ett tecken på dessa medels toxicitet döljas av den antiemetiska effekten av Thorazin (klorpromazin).
Plötsligt uttag: Liksom andra fenotiaziner är Thorazin (klorpromazin) inte känt för att orsaka psykiskt beroende och producerar inte tolerans eller beroende. Det kan dock förekomma, efter ett plötsligt utsättande av högdosbehandling, vissa symtom som liknar de av fysiskt beroende såsom gastrit, illamående och kräkningar, yrsel och skakningar. Dessa symtom kan vanligtvis undvikas eller minskas genom gradvis minskning av dosen eller genom att fortsätta samtidigt använda anti-parkinsonism i flera veckor efter att Thorazin (klorpromazin) tagits ut.
ÖVERDOS
(Se även NEGATIVA REAKTIONER .)
SYMPTOM— Primärt symtom på depression i centrala nervsystemet till gränsen för somnolens eller koma. Hypotoni och extrapyramidala symtom.
Andra möjliga manifestationer inkluderar agitation och rastlöshet, kramper, feber, autonoma reaktioner som muntorrhet och ileus, EKG-förändringar och hjärtarytmier.
BEHANDLING— Det är viktigt att fastställa andra mediciner som tas av patienten eftersom flera läkemedelsbehandlingar är vanliga vid överdoseringssituationer. Behandlingen är i huvudsak symtomatisk och stödjande. Tidig magsköljning är till hjälp. Håll patienten under observation och håll öppna luftvägar, eftersom inblandning av den extrapyramidala mekanismen kan ge dysfagi och andningssvårigheter vid allvarlig överdosering. Försök inte att framkalla kräkning eftersom en dystonisk reaktion i huvudet eller nacken kan utvecklas som kan resultera i aspiration av kräkningar. Extrapyramidala symtom kan behandlas med läkemedel mot parkinsonism, barbiturater eller Benadryl. Se förskrivningsinformation för dessa produkter. Försiktighet bör iakttas för att undvika ökad andningsdepression.
Om administrering av ett stimulerande medel är önskvärt rekommenderas amfetamin, dextroamfetamin eller koffein med natriumbensoat. Stimulerande medel som kan orsaka kramper (t.ex. pikrotoxin eller pentylentetrazol) bör undvikas.
Om hypotoni uppstår ska standardåtgärderna för att hantera cirkulatorisk chock initieras. Om det är önskvärt att administrera en vasokonstriktor är Levophed och Neo-Synephrine mest lämpliga. Andra pressormedel, inklusive epinefrin, rekommenderas inte eftersom fenotiazinderivat kan vända den vanliga höjande effekten av dessa medel och orsaka en ytterligare sänkning av blodtrycket.
Begränsad erfarenhet tyder på att fenotiaziner inte är dialyserbara.
Särskild anmärkning om Spansule®-kapslar — Eftersom mycket av Spansule-kapselläkemedlet är belagt för gradvis frisättning, bör terapi som är inriktad på att vända effekterna av det intagna läkemedlet och stödja patienten fortsätta så länge som överdossymtom kvarstår. Saltlösningar är användbara för att påskynda evakueringen av pellets som inte redan har släppt ut medicin.
KONTRAINDIKATIONER
Använd inte till patienter med känd överkänslighet mot fentiaziner.
Använd inte i komatösa tillstånd eller i närvaro av stora mängder medel som dämpar centrala nervsystemet (alkohol, barbiturater, narkotika, etc.).
KLINISK FARMAKOLOGI
ÅTGÄRDER
Den exakta mekanismen genom vilken de terapeutiska effekterna av klorpromazin produceras är inte känd. De huvudsakliga farmakologiska effekterna är psykotropa. Det utövar också lugnande och antiemetisk aktivitet.
Klorpromazin verkar på alla nivåer i det centrala nervsystemet - främst på subkortikala nivåer - såväl som på flera organsystem. Klorpromazin har stark antiadrenerg och svagare perifer antikolinerg aktivitet; ganglionblockerande verkan är relativt liten. Det har också lätt antihistamin- och antiserotoninaktivitet.
PATIENTINFORMATION
Ingen information lämnas. Vänligen se VARNINGAR och FÖRSIKTIGHETSÅTGÄRDER sektioner.
