Behandling hjärt-kärlsjukdomar: Coumadin 1mg, 2mg, 5mg Warfarin Användning, biverkningar och dosering. Pris i onlineapotek. Generiska läkemedel utan recept.
Vad är Coumadin och hur används det?
Coumadin är receptbelagt läkemedel som används för att behandla blodproppar och för att minska risken för att blodproppar bildas i din kropp. Blodproppar kan orsaka stroke, hjärtinfarkt eller andra allvarliga tillstånd om de bildas i benen eller lungorna.
Vilka är biverkningarna av Coumadin?
Coumadin kan orsaka allvarliga biverkningar inklusive:
- Död av hudvävnad (hudnecros är eller kallbrand). Detta kan hända strax efter start av Coumadin. Det händer eftersom blodproppar bildas och blockerar blodflödet till ett område av din kropp. Ring din vårdgivare omedelbart om du har smärta, färg eller temperaturförändringar i någon del av kroppen. Du kan behöva medicinsk vård direkt för att förhindra dödsfall eller förlust (amputering) av din drabbade kroppsdel.
- Njurproblem. Njurskador kan inträffa hos personer som tar Coumadin. Berätta omedelbart för din vårdgivare om du får blod i din urin. Din läkare kan göra tester oftare under behandlingen med Coumadin för att kontrollera blödningar om du redan har njurproblem.
- "Lila tås syndrom." Ring din vårdgivare direkt om du har ont i tårna och de ser lila eller mörka ut.
Dessa är inte alla biverkningar av Coumadin. För mer information, fråga din vårdgivare eller apotekspersonal. Ring din läkare för medicinsk rådgivning om biverkningar. Du kan rapportera biverkningar till FDA på 1-800-FDA-1088.
VARNING
RISK FÖR BLÖDNING
- COUMADIN kan orsaka allvarliga eller dödliga blödningar [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ].
- Utför regelbunden övervakning av INR hos alla behandlade patienter [se DOSERING OCH ADMINISTRERING ].
- Läkemedel, kostförändringar och andra faktorer påverkar INR-nivåer som uppnås med COUMADIN 5 mg behandling [se LÄKEMEDELSINTERAKTIONER ].
- Instruera patienterna om förebyggande åtgärder för att minimera risken för blödning och att rapportera tecken och symtom på blödning [se PATIENTINFORMATION ].
BESKRIVNING
COUMADIN (warfarinnatrium) tabletter och COUMADIN (warfarinnatrium) för injektion innehåller warfarinnatrium, ett antikoagulant som verkar genom att hämma vitamin K⌈beroende koagulationsfaktorer. Det kemiska namnet på warfarinnatrium är 3-(α-acetonylbensyl)-4-hydroxikumarinnatriumsalt, som är en racemisk blandning av R- och S-enantiomererna. Kristallint warfarinnatrium är ett isopropanolklatrat. Dess empiriska formel är C19H15NaO4, och dess strukturformel representeras av följande:
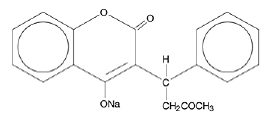
Kristallint warfarinnatrium förekommer som ett vitt, luktfritt, kristallint pulver som missfärgas av ljus. Det är mycket lösligt i vatten, fritt lösligt i alkohol och mycket svagt lösligt i kloroform och eter.
COUMADIN tabletter för oral användning innehåller också:
COUMADIN 1mg för injektion för intravenös användning tillhandahålls som ett sterilt, frystorkat pulver, som efter beredning med 2,7 ml sterilt vatten för injektion innehåller:
INDIKATIONER
COUMADIN® är indicerat för:
- Profylax och behandling av venös trombos och dess förlängning, lungemboli (PE).
- Profylax och behandling av tromboemboliska komplikationer i samband med förmaksflimmer (AF) och/eller hjärtklaffsersättning.
- Minskning av risken för dödsfall, återkommande hjärtinfarkt (MI) och tromboemboliska händelser såsom stroke eller systemisk embolisering efter hjärtinfarkt.
Användningsbegränsningar
COUMADIN 2mg har ingen direkt effekt på en etablerad tromb, och inte heller vänder det ischemisk vävnadsskada. När en trombos väl har uppstått är dock syftet med antikoagulantbehandling att förhindra ytterligare förlängning av den bildade koageln och att förhindra sekundära tromboemboliska komplikationer som kan resultera i allvarliga och möjligen dödliga följdsjukdomar.
DOSERING OCH ADMINISTRERING
Individuell dosering
Doseringen och administreringen av COUMADIN 2 mg måste anpassas individuellt för varje patient i enlighet med patientens INR-svar på läkemedlet. Justera dosen baserat på patientens INR och det tillstånd som behandlas. Konsultera de senaste evidensbaserade riktlinjerna för klinisk praxis angående varaktigheten och intensiteten av antikoagulering för de angivna tillstånden.
Rekommenderade mål-INR-intervall och varaktigheter för individuella indikationer
Ett INR på mer än 4,0 verkar inte ge någon ytterligare terapeutisk nytta hos patienter hos patienter och är förknippad med en högre risk för blödning.
Venös tromboembolism (inklusive djup ventrombos [DVT] och PE)
Justera warfarindosen för att bibehålla ett mål-INR på 2,5 (INR-intervall, 2,0-3,0) under alla behandlingslängder.
Behandlingslängden baseras på indikationen enligt följande:
- För patienter med DVT eller PE sekundärt till en övergående (reversibel) riskfaktor rekommenderas behandling med warfarin i 3 månader.
- För patienter med oprovocerad DVT eller PE rekommenderas behandling med warfarin i minst 3 månader. Efter 3 månaders behandling, utvärdera risk-nytta-förhållandet för långtidsbehandling för den enskilda patienten.
- För patienter med två episoder av oprovocerad DVT eller PE rekommenderas långtidsbehandling med warfarin. För en patient som får långtidsbehandling med antikoagulantia, omvärdera med jämna mellanrum risk-nytta-förhållandet av att fortsätta sådan behandling hos den enskilda patienten.
Förmaksflimmer
Hos patienter med icke-valvulär AF, antikoagulera med warfarin till målet INR på 2,5 (intervall 2,0-3,0).
- Hos patienter med icke-valvulär AF som är ihållande eller paroxysmal och med hög risk för stroke (dvs. har någon av följande egenskaper: tidigare ischemisk stroke, övergående ischemisk attack eller systemisk emboli, eller 2 av följande riskfaktorer: högre ålder: än 75 år, måttligt eller allvarligt nedsatt vänsterkammarsystolisk funktion och/eller hjärtsvikt, anamnes på hypertoni eller diabetes mellitus), rekommenderas långtidsantikoagulation med warfarin.
- Hos patienter med icke-valvulär AF som är ihållande eller paroxysmal och med en mellanliggande risk för ischemisk stroke (dvs. har en av följande riskfaktorer: ålder över 75 år, måttligt eller allvarligt nedsatt vänsterkammarsystolisk funktion och/eller hjärtsvikt , hypertoni i anamnesen eller diabetes mellitus), rekommenderas långtidsantikoagulation med warfarin.
- För patienter med AF och mitralisstenos rekommenderas långtidsantikoagulation med warfarin.
- För patienter med AF och hjärtklaffproteser rekommenderas långtidsantikoagulation med warfarin; mål-INR kan ökas och acetylsalicylsyra tillsättas beroende på ventiltyp och position och på patientfaktorer.
Mekaniska och bioprotetiska hjärtklaffar
- För patienter med en mekanisk bileafletklaff eller en Medtronic Hall (Minneapolis, MN) lutande diskklaff i aortaposition som är i sinusrytm och utan förstoring av vänster förmak, terapi med warfarin till ett mål-INR på 2,5 (intervall, 2,0-3,0) rekommenderas.
- För patienter med lutande diskklaffar och mekaniska klaffar i mitralisläget rekommenderas behandling med warfarin till ett mål-INR på 3,0 (intervall 2,5-3,5).
- För patienter med inkapslade kul- eller diskklaffar rekommenderas behandling med warfarin till ett mål-INR på 3,0 (intervall, 2,5-3,5).
- För patienter med en bioprotesklaff i mitralisläget rekommenderas behandling med warfarin till ett mål-INR på 2,5 (intervall, 2,0-3,0) under de första 3 månaderna efter klaffinsättning. Om ytterligare riskfaktorer för tromboembolism finns (AF, tidigare tromboembolism, vänsterkammardysfunktion) rekommenderas ett mål-INR på 2,5 (intervall 2,0-3,0).
Post-myokardinfarkt
- För högriskpatienter med hjärtinfarkt (t.ex. de med ett stort främre hjärtinfarkt, de med signifikant hjärtsvikt, de med intrakardial trombos synlig på transtorakal ekokardiografi, de med AF och de med en historia av en tromboembolisk händelse), terapi med kombinerad måttlig intensitet (INR, 2,0-3,0) warfarin plus lågdos acetylsalicylsyra (≤100 mg/dag) i minst 3 månader efter hjärtinfarkt rekommenderas.
Återkommande systememboli och andra indikationer
Oral antikoagulationsbehandling med warfarin har inte utvärderats fullständigt i kliniska prövningar på patienter med klaffsjukdom associerad med AF, patienter med mitralisstenos och patienter med återkommande systememboli av okänd etiologi. En måttlig dosregim (INR 2,0-3,0) kan dock användas för dessa patienter.
Initial- och underhållsdosering
Den lämpliga initiala dosen av COUMADIN 2 mg varierar kraftigt för olika patienter. Inte alla faktorer som är ansvariga för varfarindosvariation är kända, och den initiala dosen påverkas av:
- Kliniska faktorer inklusive ålder, ras, kroppsvikt, kön, samtidig medicinering och komorbiditeter
- Genetiska faktorer (CYP2C9 och VKORC1 genotyper) [se KLINISK FARMAKOLOGI ].
Välj startdos baserat på förväntad underhållsdos, med hänsyn till ovanstående faktorer. Ändra denna dos baserat på patientspecifika kliniska faktorer. Överväg lägre initial- och underhållsdoser för äldre och/eller försvagade patienter och hos asiatiska patienter [se Användning i specifika populationer och KLINISK FARMAKOLOGI ]. Rutinmässig användning av laddningsdoser rekommenderas inte eftersom denna praxis kan öka hemorragiska och andra komplikationer och inte ger ett snabbare skydd mot koagelbildning.
Anpassa behandlingens varaktighet för varje patient. I allmänhet bör antikoagulantiabehandlingen fortsätta tills risken för trombos och emboli har försvunnit [se Rekommenderade mål-INR-intervall och varaktigheter för individuella indikationer ].
Doseringsrekommendationer utan hänsyn till genotyp
Om patientens CYP2C9- och VKORC1-genotyper inte är kända, är initialdosen av COUMADIN 1 mg vanligtvis 2 till 5 mg en gång dagligen. Bestäm varje patients doseringsbehov genom noggrann övervakning av INR-svaret och övervägande av den indikation som behandlas. Typiska underhållsdoser är 2 till 10 mg en gång dagligen.
Doseringsrekommendationer med hänsyn till genotyp
Tabell 1 visar tre intervall av förväntade underhållsdoser av COUMADIN observerade i undergrupper av patienter med olika kombinationer av CYP2C9 och VKORC1 genvarianter [se KLINISK FARMAKOLOGI ]. Om patientens genotyp CYP2C9 och/eller VKORC1 är känd, överväg dessa intervall vid val av initialdos. Patienter med CYP2C9 *1/*3, *2/*2, *2/*3 och *3/*3 kan behöva längre tid (>2 till 4 veckor) för att uppnå maximal INR-effekt för en given dosregim än patienter utan dessa CYP-varianter.
Övervakning för att uppnå optimal antikoagulering
COUMADIN har ett snävt terapeutiskt intervall (index), och dess verkan kan påverkas av faktorer som andra läkemedel och kostvitamin K. Därför måste antikoagulering övervakas noggrant under behandling med COUMADIN. Bestäm INR dagligen efter administrering av den initiala dosen tills INR-resultaten stabiliseras inom det terapeutiska området. Efter stabilisering, bibehåll doseringen inom det terapeutiska området genom att utföra periodiska INR. Frekvensen av att utföra INR bör baseras på den kliniska situationen men allmänt acceptabla intervall för INR-bestämningar är 1 till 4 veckor. Utför ytterligare INR-tester när andra warfarinprodukter byts ut med COUMADIN, såväl som när andra mediciner påbörjas, avbryts eller tas oregelbundet. Heparin, ett vanligt samtidig läkemedel, ökar INR [se Konvertering från andra antikoagulantia och LÄKEMEDELSINTERAKTIONER ].
Bestämningar av helblods koagulering och blödningstider är inte effektiva åtgärder för att övervaka behandlingen med COUMADIN 5 mg.
Nedsatt njurfunktion
Ingen dosjustering är nödvändig för patienter med njursvikt. Övervaka INR oftare hos patienter med nedsatt njurfunktion för att bibehålla INR inom det terapeutiska området [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER och Användning i specifika populationer ].
Missad dos
Den antikoagulerande effekten av COUMADIN kvarstår längre än 24 timmar. Om en patient missar en dos av COUMADIN vid avsedd tid på dagen, ska patienten ta dosen så snart som möjligt samma dag. Patienten ska inte dubbla dosen nästa dag för att kompensera för en missad dos.
Intravenös administreringsväg
Den intravenösa dosen av COUMADIN 1 mg är densamma som den orala dosen. Efter beredning, administrera COUMADIN för injektion som en långsam bolusinjektion i en perifer ven under 1 till 2 minuter.
COUMADIN 2mg för injektion rekommenderas inte för intramuskulär administrering.
Rekonstituera injektionsflaskan med 2,7 ml sterilt vatten för injektion. Det resulterande utbytet är 2,5 ml av en 2 mg per ml lösning (5 mg totalt). Parenterala läkemedelsprodukter bör inspekteras visuellt med avseende på partiklar och missfärgning före administrering, närhelst lösning och behållare tillåter. Använd inte om partiklar eller missfärgning noteras.
Efter beredning är COUMADIN för injektion stabilt i 4 timmar vid rumstemperatur. Den innehåller inget antimikrobiellt konserveringsmedel och därför måste försiktighet iakttas för att säkerställa steriliteten hos den beredda lösningen. Injektionsflaskan är endast avsedd för engångsbruk, kassera eventuell oanvänd lösning.
Behandling under tandvård och kirurgi
Vissa dentala eller kirurgiska ingrepp kan göra det nödvändigt att avbryta eller ändra dosen av COUMADIN-behandlingen. Tänk på fördelarna och riskerna när du avbryter behandlingen med COUMADIN 2mg även under en kort tidsperiod. Bestäm INR omedelbart före något tand- eller kirurgiskt ingrepp. Hos patienter som genomgår minimalt invasiva procedurer och som måste antikoaguleras före, under eller omedelbart efter dessa procedurer, kan en justering av dosen av COUMADIN för att bibehålla INR vid den nedre delen av det terapeutiska området säkert möjliggöra fortsatt antikoagulering.
Konvertering från andra antikoagulantia
Heparin
Eftersom den fulla antikoagulerande effekten av COUMADIN 2 mg inte uppnås på flera dagar, är heparin att föredra för initial snabb antikoagulering. Under initial behandling med COUMADIN är interferensen med heparinantikoagulation av minimal klinisk betydelse. Konvertering till COUMADIN kan påbörjas samtidigt med heparinbehandling eller kan försenas med 3 till 6 dagar. För att säkerställa terapeutisk antikoagulering, fortsätt fulldos heparinterapi och överlappa COUMADIN-terapi med heparin i 4 till 5 dagar och tills COUMADIN 2 mg har producerat det önskade terapeutiska svaret som bestämts av INR, vid vilken tidpunkt heparin kan avbrytas.
Eftersom heparin kan påverka INR bör patienter som får både heparin och COUMADIN 1 mg ha INR-övervakning åtminstone:
- 5 timmar efter den sista intravenösa bolusdosen av heparin, eller
- 4 timmar efter upphörande av en kontinuerlig intravenös infusion av heparin, eller
- 24 timmar efter den sista subkutana heparininjektionen.
COUMADIN 1mg kan öka testet för aktiverad partiell tromboplastintid (aPTT), även i frånvaro av heparin. En allvarlig förhöjning (>50 sekunder) i aPTT med ett INR inom önskat område har identifierats som en indikation på ökad risk för postoperativ blödning.
Andra antikoagulantia
Se märkningen av andra antikoagulantia för instruktioner om konvertering till COUMADIN.
HUR LEVERERAS
Doseringsformer och styrkor
Tabletter
COUMADIN Tabletter med enkel poäng
För injektion
För injektion: 5 mg, lyofiliserat pulver i en endosflaska.
Förvaring Och Hantering
Tabletter
COUMADIN-tabletter är enstaka skårade med en sida präglad numeriskt med 1, 2, 2-1/2, 3, 4, 5, 6, 7-1/2 eller 10 överlagrade och inskrivna med "COUMADIN" och med den motsatta sidan enkel. COUMADIN finns i flaskor och i endosblisterförpackningar för sjukhus med styrka och färger enligt följande:
Skydda mot ljus och fukt. Förvara vid kontrollerad rumstemperatur (59°-86°F, 15°-30°C). Dispensera i en tät, ljusbeständig behållare enligt definitionen i USP.
Förvara sjukhusets enhetsdosblisterförpackningar i kartongen tills innehållet har använts.
Injektion
COUMADIN för injektionsflaskor ger 5 mg warfarin efter beredning med 2,7 mL sterilt vatten för injektion (maximalt utbyte är 2,5 mL av en 2 mg/ml lösning). Nettoinnehållet i injektionsflaskan är 5,4 mg lyofiliserat pulver.
5-mg injektionsflaska (kartong med 6) - NDC 0590-0324-35
Skydda från ljus. Förvara flaskan i kartongen tills den används. Förvara vid kontrollerad rumstemperatur (59°-86°F, 15°-30°C).
Efter beredning, förvara i kontrollerad rumstemperatur (59°-86°F, 15°-30°C) och använd inom 4 timmar.
Förvara inte i kylskåp. Kassera all oanvänd lösning.
Specialhantering
Rutiner för korrekt hantering och kassering av potentiellt farliga läkemedel bör övervägas.
Riktlinjer i detta ämne har publicerats [ se REFERENSER ].
Apotek och klinisk personal som är gravida bör undvika exponering för krossade eller trasiga tabletter [se Användning i specifika populationer ].
REFERENSER
OSHA farliga droger. OSHA. http://www.osha.gov/SLTC/hazardousdrugs/index.html.
Distribueras av: Bristol-Myers Squibb Company, Princeton, New Jersey 08543 USA. Reviderad: juni 2017
BIEFFEKTER
Följande allvarliga biverkningar av COUMADIN 2 mg diskuteras mer i detalj i andra avsnitt av märkningen:
- Blödning [se LÅDA VARNING , VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER och ÖVERDOS ]
- Vävnadsnekros [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Kalcifylax [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Akut njurskada [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Systemiska ateroemboli och kolesterolmikroemboli [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Extremitetsischemi, nekros och kallbrand hos patienter med HIT och HITTS [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Andra kliniska inställningar med ökade risker [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
Andra biverkningar av COUMADIN 1mg inkluderar:
- Immunsystemet: överkänslighet/allergiska reaktioner (inklusive urtikaria och anafylaktiska reaktioner)
- Vaskulära störningar: vaskulit
- Lever och gallvägar: hepatit, förhöjda leverenzymer. Kolestatisk hepatit har associerats med samtidig administrering av COUMADIN och tiklopidin.
- Gastrointestinala störningar: illamående, kräkningar, diarré, smakförvrängning, buksmärtor, flatulens, uppblåsthet
- Hudsjukdomar: hudutslag, dermatit (inklusive bullösa utbrott), klåda, alopeci
- Andningsstörningar: trakeal eller trakeobronkial förkalkning
- Allmänna besvär: frossa
LÄKEMEDELSINTERAKTIONER
Läkemedel kan interagera med COUMADIN 5 mg genom farmakodynamiska eller farmakokinetiska mekanismer. Farmakodynamiska mekanismer för läkemedelsinteraktioner med COUMADIN 2mg är synergism (försämrad hemostas, minskad syntes av koagulationsfaktorer), kompetitiv antagonism (vitamin K) och förändring av den fysiologiska kontrollslingan för vitamin K-metabolism (ärftlig resistens). Farmakokinetiska mekanismer för läkemedelsinteraktioner med COUMADIN är huvudsakligen enzyminduktion, enzymhämning och minskad plasmaproteinbindning. Det är viktigt att notera att vissa läkemedel kan interagera med mer än en mekanism. Mer frekvent INR-övervakning bör utföras när du startar eller slutar med andra läkemedel, inklusive växter, eller när du ändrar doser av andra läkemedel, inklusive läkemedel avsedda för kortvarig användning (t.ex. antibiotika, svampdödande medel, kortikosteroider) [se LÅDA VARNING ].
Se märkningen av alla läkemedel som används samtidigt för att få ytterligare information om interaktioner med COUMADIN eller biverkningar relaterade till blödning.
CYP450 Interaktioner
CYP450-isozymer involverade i metabolismen av warfarin inkluderar CYP2C9, 2C19, 2C8, 2C18, 1A2 och 3A4. Den mer potenta warfarin S-enantiomeren metaboliseras av CYP2C9 medan R-enantiomeren metaboliseras av CYP1A2 och 3A4.
- Hämmare av CYP2C9, 1A2 och/eller 3A4 har potential att öka effekten (öka INR) av warfarin genom att öka exponeringen av warfarin.
- Inducerare av CYP2C9, 1A2 och/eller 3A4 har potential att minska effekten (minska INR) av warfarin genom att minska exponeringen av warfarin.
Exempel på inhibitorer och inducerare av CYP2C9, 1A2 och 3A4 finns nedan i Tabell 2; denna lista bör dock inte anses vara allomfattande. Se märkningen av alla läkemedel som används samtidigt för att få ytterligare information om CYP450-interaktionspotential. Potentialen för hämning och induktion av CYP450 bör beaktas vid start, avbrytning eller ändring av dos av samtidig medicinering. Övervaka noggrant INR om ett samtidigt läkemedel är en CYP2C9-, 1A2- och/eller 3A4-hämmare eller inducerare.
Läkemedel som ökar blödningsrisken
Exempel på läkemedel som är kända för att öka risken för blödning presenteras i Tabell 3. Eftersom blödningsrisken ökar när dessa läkemedel används samtidigt med warfarin, övervaka noga patienter som får något sådant läkemedel med warfarin.
Antibiotika och svampdödande medel
Det har rapporterats om förändringar i INR hos patienter som tar warfarin och antibiotika eller antimykotika, men kliniska farmakokinetiska studier har inte visat konsekventa effekter av dessa medel på plasmakoncentrationerna av warfarin.
Övervaka noggrant INR när du startar eller stoppar antibiotika eller svampdödande medel hos patienter som tar warfarin.
Botaniska (växtbaserade) produkter och livsmedel
Mer frekvent INR-övervakning bör utföras när man startar eller stoppar botanik.
Det finns få adekvata, välkontrollerade studier som utvärderar potentialen för metabola och/eller farmakologiska interaktioner mellan växter och COUMADIN 2mg. På grund av bristande tillverkningsstandardisering med botaniska medicinska preparat kan mängden aktiva ingredienser variera. Detta kan ytterligare förvirra förmågan att bedöma potentiella interaktioner och effekter på antikoagulering.
Vissa växter kan orsaka blödningar när de tas ensamma (t.ex. vitlök och ginkgo biloba) och kan ha antikoagulerande, trombocytdämpande och/eller fibrinolytiska egenskaper. Dessa effekter förväntas vara additiv till de antikoagulerande effekterna av COUMADIN. Omvänt kan vissa växter minska effekterna av COUMADIN (t.ex. koenzym Q10, johannesört, ginseng). Vissa växter och livsmedel kan interagera med COUMADIN 2mg genom CYP450-interaktioner (t.ex. echinacea, grapefruktjuice, ginkgo, goldenseal, johannesört).
Mängden vitamin K i maten kan påverka behandlingen med COUMADIN. Rekommendera patienter som tar COUMADIN 1 mg att äta en normal, balanserad kost och bibehålla en konsekvent mängd vitamin K. Patienter som tar COUMADIN 5 mg bör undvika drastiska förändringar i kostvanorna, som att äta stora mängder gröna bladgrönsaker.
VARNINGAR
Ingår som en del av "FÖRSIKTIGHETSÅTGÄRDER" Sektion
FÖRSIKTIGHETSÅTGÄRDER
Blödning
COUMADIN kan orsaka allvarliga eller dödliga blödningar. Blödning är mer sannolikt att inträffa inom den första månaden. Riskfaktorer för blödning inkluderar hög intensitet av antikoagulering (INR >4,0), ålder högre än eller lika med 65, historia av mycket varierande INR, historia av gastrointestinala blödningar, högt blodtryck, cerebrovaskulär sjukdom, anemi, malignitet, trauma, nedsatt njurfunktion, vissa genetiska egenskaper faktorer [se KLINISK FARMAKOLOGI ], vissa samtidiga läkemedel [se LÄKEMEDELSINTERAKTIONER ], och långvarig warfarinbehandling.
Utför regelbunden övervakning av INR hos alla behandlade patienter. De med hög blödningsrisk kan dra nytta av tätare INR-övervakning, noggrann dosjustering till önskat INR och en kortaste behandlingslängd som är lämplig för det kliniska tillståndet. Upprätthållande av INR inom det terapeutiska området eliminerar dock inte risken för blödning.
Läkemedel, kostförändringar och andra faktorer påverkar INR-nivåer som uppnås med COUMADIN 1mg-behandling. Utför oftare INR-övervakning när du startar eller slutar med andra läkemedel, inklusive växter, eller när du ändrar doser av andra läkemedel [se LÄKEMEDELSINTERAKTIONER ].
Instruera patienterna om förebyggande åtgärder för att minimera risken för blödning och att rapportera tecken och symtom på blödning [se PATIENTINFORMATION ].
Vävnadsnekros
Nekros och/eller kallbrand i hud och andra vävnader är en ovanlig men allvarlig risk (
Noggrann klinisk utvärdering krävs för att avgöra om nekros orsakas av en underliggande sjukdom. Även om olika behandlingar har försökts, har ingen behandling för nekros ansetts vara enhetlig effektiv. Avbryt behandlingen med COUMADIN 5 mg om nekros uppstår. Överväg alternativa läkemedel om fortsatt antikoagulationsbehandling är nödvändig.
Kalcifylax
Dödlig och allvarlig kalcifylax eller kalciumuremisk arteriolopati har rapporterats hos patienter med och utan njursjukdom i slutstadiet. När kalcifylaxi diagnostiseras hos dessa patienter, avbryt behandlingen med COUMADIN 5 mg och behandla kalcifylaxi på lämpligt sätt. Överväg alternativ antikoagulationsbehandling.
Akut njurskada
Hos patienter med förändrad glomerulär integritet eller med en historia av njursjukdom kan akut njurskada uppstå med COUMADIN 2 mg, möjligen i samband med episoder av överdriven antikoagulering och hematuri [se Användning i specifika populationer ]. Tätare övervakning av antikoagulering rekommenderas hos patienter med nedsatt njurfunktion.
Systemiska ateroemboli och kolesterolmikroemboli
Antikoagulationsbehandling med COUMADIN kan öka frisättningen av ateromatösa plackemboli. Systemiska ateroemboli och kolesterolmikroemboli kan uppvisa en mängd olika tecken och symtom beroende på platsen för emboliseringen. De mest involverade viscerala organen är njurarna följt av bukspottkörteln, mjälten och levern. Vissa fall har utvecklats till nekros eller död. Ett distinkt syndrom som härrör från mikroemboli till fötterna är känt som "lila tås syndrom". Avbryt behandlingen med COUMADIN om sådana fenomen observeras. Överväg alternativa läkemedel om fortsatt antikoagulationsbehandling är nödvändig.
Extremitetsischemi, nekros och kallbrand hos patienter med HIT och HITTS
Använd inte COUMADIN som initial behandling hos patienter med heparininducerad trombocytopeni (HIT) och med heparininducerad trombocytopeni med trombossyndrom (HITTS). Fall av extremitetsischemi, nekros och gangren har inträffat hos patienter med HIT och HITTS när heparinbehandlingen avbröts och warfarinbehandlingen påbörjades eller fortsattes. Hos vissa patienter har följdsjukdomar inkluderat amputation av det inblandade området och/eller dödsfall. Behandling med COUMADIN kan övervägas efter att trombocytantalet har normaliserats.
Användning hos gravida kvinnor med mekaniska hjärtklaffar
COUMADIN kan orsaka fosterskador när det ges till en gravid kvinna. Även om COUMADIN är kontraindicerat under graviditet, kan de potentiella fördelarna med att använda COUMADIN 1 mg uppväga riskerna för gravida kvinnor med mekaniska hjärtklaffar med hög risk för tromboembolism. I dessa individuella situationer bör beslutet att påbörja eller fortsätta med COUMADIN 2mg ses över med patienten, med beaktande av de specifika riskerna och fördelarna som hänför sig till den enskilda patientens medicinska situation, såväl som de senaste medicinska riktlinjerna. COUMADIN-exponering under graviditet orsakar ett erkänt mönster av allvarliga medfödda missbildningar (warfarinembryopati och fostertoxicitet), dödlig fosterblödning och en ökad risk för spontan abort och fosterdödlighet. Om detta läkemedel används under graviditet, eller om patienten blir gravid medan du tar detta läkemedel, bör patienten informeras om den potentiella faran för ett foster [se Användning i specifika populationer ].
Andra kliniska inställningar med ökade risker
följande kliniska miljöer kan riskerna med COUMADIN-behandling öka:
- Måttligt till gravt nedsatt leverfunktion
- Infektionssjukdomar eller störningar i tarmfloran (t.ex. sprue, antibiotikabehandling)
- Användning av en kvarkateter
- Svår till måttlig hypertoni
- Brist på protein C-medierat antikoagulantsvar: COUMADIN minskar syntesen av de naturligt förekommande antikoagulantia, protein C och protein S. Ärftliga eller förvärvade brister på protein C eller dess kofaktor, protein S, har associerats med vävnadsnekros efter administrering av warfarin. Samtidig antikoagulationsbehandling med heparin i 5 till 7 dagar under inledning av behandlingen med COUMADIN 2 mg kan minimera förekomsten av vävnadsnekros hos dessa patienter.
- Ögonkirurgi: Vid kataraktkirurgi var användningen av COUMADIN associerad med en signifikant ökning av mindre komplikationer av vassa nålar och lokalbedövningsblock men inte associerat med potentiellt synshotande operativa hemorragiska komplikationer. Eftersom utsättande eller minskning av COUMADIN 5 mg kan leda till allvarliga tromboemboliska komplikationer, bör beslutet att avbryta behandlingen med COUMADIN före en relativt mindre invasiv och komplex ögonoperation, såsom linskirurgi, baseras på riskerna med antikoagulantiabehandling vägas mot fördelarna.
- Polycytemi vera
- Vaskulit
- Diabetes mellitus
Endogena faktorer som påverkar INR
Följande faktorer kan vara ansvariga för ökat INR-svar: diarré, leversjukdomar, dåligt näringstillstånd, steatorré eller vitamin K-brist.
Följande faktorer kan vara ansvariga för minskat INR-svar: ökat vitamin K-intag eller ärftlig warfarinresistens.
Information om patientrådgivning
Rekommendera patienten att läsa den FDA-godkända patientmärkningen ( Läkemedelsguide ).
Instruktioner för patienter
Råda patienterna att:
- Följ strikt det föreskrivna doseringsschemat [se DOSERING OCH ADMINISTRERING ].
- Om den ordinerade dosen av COUMADIN 1 mg glöms bort, ta dosen så snart som möjligt samma dag, men ta inte en dubbel dos av COUMADIN 5 mg nästa dag för att kompensera för missade doser [se DOSERING OCH ADMINISTRERING ].
- Skaffa protrombintidstest och gör regelbundna besök till sin läkare eller klinik för att övervaka behandlingen [se DOSERING OCH ADMINISTRERING ] .
- Var medveten om att om behandlingen med COUMADIN avbryts kan de antikoagulerande effekterna av COUMADIN 5 mg kvarstå i cirka 2 till 5 dagar [se KLINISK FARMAKOLOGI ].
- Undvik all aktivitet eller sport som kan resultera i traumatisk skada [se Användning i specifika populationer ]. Och att berätta för sin läkare om de faller ofta eftersom detta kan öka risken för komplikationer.
- Ät en normal, balanserad kost för att upprätthålla ett konsekvent intag av vitamin K. Undvik drastiska förändringar i kostvanorna, som att äta stora mängder bladgröna grönsaker [se LÄKEMEDELSINTERAKTIONER ].
- Kontakta sin läkare för att rapportera all allvarlig sjukdom, såsom svår diarré, infektion eller feber [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER och NEGATIVA REAKTIONER ].
- Bär legitimation som anger att de tar COUMADIN.
Blödningsrisker
Råda patienter att
- Meddela omedelbart sin läkare om några ovanliga blödningar eller symtom uppstår. Tecken och symtom på blödning inkluderar: smärta, svullnad eller obehag, långvarig blödning från skärsår, ökat menstruationsflöde eller vaginal blödning, näsblod, blödning från tandköttet från borstning, ovanliga blödningar eller blåmärken, röd eller mörkbrun urin, röd eller tjärsvart avföring, huvudvärk, yrsel eller svaghet [se LÅDA VARNING och VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ].
Samtidig medicinering och växter (växtbaserade)
Råda patienterna att:
- Ta eller sluta inte ta något annat läkemedel, inklusive salicylater (t.ex. acetylsalicylsyra och topikala smärtstillande medel), andra receptfria läkemedel och botaniska (växtbaserade) produkter utom på inrådan av din läkare [se LÄKEMEDELSINTERAKTIONER ].
Graviditet och omvårdnad
Råda patienterna att:
- Kontakta deras läkare
- omedelbart om de tror att de är gravida [se Användning i specifika populationer ],
- att diskutera graviditetsplanering [se Användning i specifika populationer ],
- om de överväger att amma [se Användning i specifika populationer ].
Icke-klinisk toxikologi
Karcinogenes, Mutagenes, Nedsatt fertilitet
Carcinogenicitet, mutagenicitet eller fertilitetsstudier har inte utförts med warfarin.
Användning i specifika populationer
Graviditet
Risksammanfattning
COUMADIN 1mg är kontraindicerat hos kvinnor som är gravida förutom hos gravida kvinnor med mekaniska hjärtklaffar, som löper hög risk för tromboembolism och för vilka fördelarna med COUMADIN 5mg kan uppväga riskerna [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]. COUMADIN 1mg kan orsaka fosterskador. Exponering för warfarin under graviditetens första trimester orsakade ett mönster av medfödda missbildningar hos cirka 5 % av exponerade avkommor. Eftersom dessa data inte samlades in i adekvata och välkontrollerade studier, är denna förekomst av större fosterskador inte en adekvat grund för jämförelse med den uppskattade incidensen i kontrollgruppen eller den allmänna befolkningen i USA och återspeglar kanske inte de förekomster som observerats i praktiken. Tänk på fördelarna och riskerna med COUMADIN och eventuella risker för fostret när du förskriver COUMADIN till en gravid kvinna.
Skadliga utfall under graviditeten uppstår oavsett moderns hälsa eller användning av mediciner. Den uppskattade bakgrundsrisken för allvarliga fosterskador och missfall för den indikerade populationen är okänd. I den allmänna befolkningen i USA är den uppskattade bakgrundsrisken för allvarliga fosterskador och missfall i kliniskt erkända graviditeter 2 % till 4 % respektive 15 % till 20 %.
Kliniska överväganden
Fetala/neonatala biverkningar
Hos människor passerar warfarin placentan och koncentrationerna i fosterplasma närmar sig moderns värden. Exponering för warfarin under graviditetens första trimester orsakade ett mönster av medfödda missbildningar hos cirka 5 % av exponerade avkommor. Warfarinembryopati kännetecknas av nasal hypoplasi med eller utan stiplade epifyser (chondrodysplasia punctata) och tillväxthämning (inklusive låg födelsevikt). Avvikelser i centrala nervsystemet och ögonen har också rapporterats, inklusive dorsal mittlinjedysplasi kännetecknad av agenesis av corpus callosum, Dandy-Walker-missbildning, cerebellar atrofi i mittlinjen och ventral mittlinjedysplasi kännetecknad av optisk atrofi. Mental retardation, blindhet, schizencefali, mikrocefali, hydrocephalus och andra negativa graviditetsutfall har rapporterats efter warfarinexponering under graviditetens andra och tredje trimester [se KONTRAINDIKATIONER ].
Laktation
Risksammanfattning
Warfarin fanns inte i bröstmjölk från mödrar som behandlats med warfarin från en begränsad publicerad studie. På grund av risken för allvarliga biverkningar, inklusive blödning hos ett ammat spädbarn, överväg utvecklings- och hälsofördelarna med amning tillsammans med moderns kliniska behov av COUMADIN och eventuella negativa effekter på det ammade spädbarnet från COUMADIN 2mg eller från det underliggande moderns tillståndet innan du förskriver COUMADIN 5 mg till en ammande kvinna.
Kliniska överväganden
Övervaka ammande spädbarn för blåmärken eller blödningar.
Data
Mänskliga data
Baserat på publicerade data från 15 ammande mödrar upptäcktes inte warfarin i bröstmjölk. Bland de 15 fullgångna nyfödda hade 6 ammande spädbarn dokumenterade protrombintider inom det förväntade intervallet. Protrombintider erhölls inte för de andra 9 ammande spädbarnen. Effekter hos för tidigt födda barn har inte utvärderats.
Kvinnor Och Hanar Av Reproduktionspotential
Graviditetstest
COUMADIN kan orsaka fosterskador [se Användning i specifika populationer ].
Verifiera graviditetsstatus för kvinnor med reproduktionspotential innan behandling med COUMADIN påbörjas.
Preventivmedel
Kvinnor
Informera kvinnor med reproduktionspotential att använda effektiva preventivmedel under behandlingen och i minst 1 månad efter den sista dosen av COUMADIN.
Pediatrisk användning
Adekvata och välkontrollerade studier med COUMADIN har inte utförts i någon pediatrisk population, och den optimala doseringen, säkerheten och effekten hos pediatriska patienter är okänd. Pediatrisk användning av COUMADIN baseras på vuxendata och rekommendationer och tillgängliga begränsade pediatriska data från observationsstudier och patientregister. Pediatriska patienter som får COUMADIN 1 mg bör undvika all aktivitet eller sport som kan resultera i traumatisk skada.
Det utvecklande hemostatiska systemet hos spädbarn och barn resulterar i en förändrad fysiologi av trombos och svar på antikoagulantia. Doseringen av warfarin i den pediatriska populationen varierar beroende på patientåldern, där spädbarn i allmänhet har de högsta och ungdomar som har de lägsta milligram per kilogram dosbehov för att upprätthålla mål-INR. På grund av ändrade warfarinbehov på grund av ålder, samtidig medicinering, kost och befintligt medicinskt tillstånd, kan mål-INR-intervallen vara svåra att uppnå och upprätthålla hos pediatriska patienter, och mer frekventa INR-bestämningar rekommenderas.
Blödningsfrekvensen varierade beroende på patientpopulation och klinisk vårdcentral i pediatriska observationsstudier och patientregister.
Spädbarn och barn som får vitamin K-tillskott, inklusive modersmjölksersättning, kan vara resistenta mot warfarinbehandling, medan spädbarn som matas med mjölk från människa kan vara känsliga för warfarinbehandling.
Geriatrisk användning
Av det totala antalet patienter som fick warfarinnatrium i kontrollerade kliniska prövningar för vilka data fanns tillgängliga för analys, var 1885 patienter (24,4 %) 65 år och äldre, medan 185 patienter (2,4 %) var 75 år och äldre. Inga övergripande skillnader i effektivitet eller säkerhet observerades mellan dessa patienter och yngre patienter, men större känslighet hos vissa äldre individer kan inte uteslutas.
Patienter 60 år eller äldre tycks uppvisa större än förväntat INR-svar på de antikoagulerande effekterna av warfarin [se KLINISK FARMAKOLOGI ]. COUMADIN är kontraindicerat hos alla patienter utan tillsyn med senilitet. Iaktta försiktighet vid administrering av COUMADIN till äldre patienter i alla situationer eller med alla fysiska tillstånd där ökad risk för blödning föreligger. Överväg lägre start- och underhållsdoser av COUMADIN hos äldre patienter [se DOSERING OCH ADMINISTRERING ].
Nedsatt njurfunktion
Njurclearance anses vara en mindre avgörande faktor för det antikoagulerande svaret på warfarin. Ingen dosjustering är nödvändig för patienter med nedsatt njurfunktion. Instruera patienter med nedsatt njurfunktion som tar warfarin att övervaka deras INR oftare [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ].
Nedsatt leverfunktion
Nedsatt leverfunktion kan förstärka svaret på warfarin genom försämrad syntes av koagulationsfaktorer och minskad metabolism av warfarin. Var försiktig när du använder COUMADIN till dessa patienter.
ÖVERDOS
Tecken och symtom
Blödning (t.ex. uppkomst av blod i avföring eller urin, hematuri, överdriven menstruationsblödning, melena, petekier, överdrivna blåmärken eller ihållande sippring från ytliga skador, oförklarat hemoglobinfall) är en manifestation av överdriven antikoagulering.
Behandling
Behandlingen av överdriven antikoagulering baseras på nivån av INR, förekomst eller frånvaro av blödning och kliniska omständigheter. Reversering av COUMADIN 2 mg antikoagulering kan erhållas genom att avbryta behandlingen med COUMADIN 1 mg och, om nödvändigt, genom administrering av oralt eller parenteralt vitamin K1.
Användningen av vitamin K1 minskar svaret på efterföljande COUMADIN-behandling och patienter kan återgå till ett trombotiskt tillstånd före behandlingen efter en snabb vändning av en förlängd INR. Återupptagande av administreringen av COUMADIN 2 mg reverserar effekten av vitamin K, och en terapeutisk INR kan återigen erhållas genom noggrann dosjustering. Om snabb återantikoagulation är indicerad kan heparin vara att föredra för initial behandling.
Protrombinkomplexkoncentrat (PCC), färskfryst plasma eller aktiverad faktor VII-behandling kan övervägas om kravet på att vända effekterna av COUMADIN 2 mg är brådskande. En risk för hepatit och andra virussjukdomar är förknippad med användning av blodprodukter; PCC och aktiverad faktor VII är också associerade med en ökad risk för trombos. Därför bör dessa preparat endast användas vid exceptionella eller livshotande blödningsepisoder sekundära till COUMADIN 2 mg överdosering.
KONTRAINDIKATIONER
COUMADIN 1mg är kontraindicerat vid:
- Graviditet
COUMADIN 2mg är kontraindicerat för kvinnor som är gravida förutom till gravida kvinnor med mekaniska hjärtklaffar, som löper hög risk för tromboembolism [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER och Användning i specifika populationer ]. COUMADIN 2mg kan orsaka fosterskador när det ges till en gravid kvinna. COUMADIN-exponering under graviditet orsakar ett erkänt mönster av allvarliga medfödda missbildningar (warfarinembryopati och fostertoxicitet), dödlig fosterblödning och en ökad risk för spontan abort och fosterdödlighet. Om COUMADIN används under graviditet eller om patienten blir gravid medan du tar detta läkemedel, ska patienten informeras om den potentiella faran för ett foster [se Användning i specifika populationer ].
COUMADIN är kontraindicerat hos patienter med:
- Hemorragiska tendenser eller bloddyskrasier
- Nyligen eller övervägd kirurgi av centrala nervsystemet eller ögat, eller traumatisk kirurgi som resulterar i stora öppna ytor [se VARNINGAR OCH FÖRSIKTIGHETSÅTGÄRDER ]
- Blödningstendenser i samband med:
- Aktiv sårbildning eller öppen blödning i mag-tarmkanalen, genitourinary eller andningsorganen
- Blödning i centrala nervsystemet
- Cerebrala aneurysm, dissekering av aorta
- Perikardit och perikardiell utgjutning
- Bakteriell endokardit
- Hotad abort, eklampsi och havandeskapsförgiftning
- Oövervakade patienter med tillstånd associerade med potentiell hög nivå av bristande efterlevnad
- Spinalpunktion och andra diagnostiska eller terapeutiska procedurer med potential för okontrollerbar blödning
- Överkänslighet mot warfarin eller mot andra komponenter i denna produkt (t.ex. anafylaxi) [se NEGATIVA REAKTIONER ]
- Stor regional eller ländryggsblockad anestesi
- Malign hypertoni
KLINISK FARMAKOLOGI
Handlingsmekanism
Warfarin verkar genom att hämma syntesen av vitamin K-beroende koaguleringsfaktorer, som inkluderar Faktorer II, VII, IX och X, och de antikoagulerande proteinerna C och S. Vitamin K är en viktig kofaktor för den postribosomala syntesen av vitamin K- beroende koaguleringsfaktorer. Vitamin K främjar biosyntesen av γ-karboxyglutaminsyrarester i de proteiner som är nödvändiga för biologisk aktivitet. Warfarin tros störa syntesen av koagulationsfaktorer genom att hämma C1-subenheten av vitamin K-epoxidreduktas (VKORC1) enzymkomplex, och därigenom minska regenereringen av vitamin K1-epoxid [se Farmakogenomik ].
Farmakodynamik
En antikoagulerande effekt uppträder vanligtvis inom 24 timmar efter administrering av warfarin. Den maximala antikoagulerande effekten kan dock försenas med 72 till 96 timmar. Verkningstiden för en engångsdos racemiskt warfarin är 2 till 5 dagar. Effekterna av COUMADIN 1 mg kan bli mer uttalade då effekterna av dagliga underhållsdoser överlappar varandra. Detta överensstämmer med halveringstiderna för de påverkade vitamin K-beroende koagulationsfaktorerna och antikoaguleringsproteinerna: Faktor II - 60 timmar, VII - 4 till 6 timmar, IX - 24 timmar, X - 48 till 72 timmar, och proteinerna C och S är cirka 8 timmar respektive 30 timmar.
Farmakokinetik
COUMADIN är en racemisk blandning av R- och S-enantiomererna av warfarin. S-enantiomeren uppvisar 2 till 5 gånger mer antikoagulerande aktivitet än R-enantiomeren hos människor, men har i allmänhet en snabbare clearance.
Absorption
Warfarin absorberas i huvudsak fullständigt efter oral administrering, med maximal koncentration som vanligtvis uppnås inom de första 4 timmarna.
Distribution
Warfarin distribueras till en relativt liten skenbar distributionsvolym på cirka 0,14 l/kg. En distributionsfas som varar 6 till 12 timmar kan urskiljas efter snabb intravenös eller oral administrering av en vattenlösning. Cirka 99% av läkemedlet är bundet till plasmaproteiner.
Ämnesomsättning
Elimineringen av warfarin sker nästan helt genom metabolism. Warfarin metaboliseras stereoselektivt av hepatiska cytokrom P-450 (CYP450) mikrosomala enzymer till inaktiva hydroxylerade metaboliter (övervägande väg) och genom reduktaser till reducerade metaboliter (warfarinalkoholer) med minimal antikoagulerande aktivitet. Identifierade metaboliter av warfarin inkluderar dehydrowarfarin, två diastereoisomeralkoholer och 4'-, 6-, 7-, 8- och 10-hydroxiwarfarin. De CYP450-isozymer som är involverade i metabolismen av warfarin inkluderar CYP2C9, 2C19, 2C8, 2C18, 1A2 och 3A4. CYP2C9, ett polymorft enzym, är sannolikt den huvudsakliga formen av human lever CYP450 som modulerar den in vivo antikoagulerande aktiviteten av warfarin. Patienter med en eller flera varianter av CYP2C9-alleler har minskat S-warfarin-clearance [se Farmakogenomik ].
Exkretion
Den terminala halveringstiden för warfarin efter en engångsdos är cirka 1 vecka; den effektiva halveringstiden varierar emellertid från 20 till 60 timmar, med ett medelvärde på cirka 40 timmar. Clearance av R-warfarin är i allmänhet hälften av det för S-warfarin, så eftersom distributionsvolymerna är likartade är halveringstiden för Rwarfarin längre än för S-warfarin. Halveringstiden för R-warfarin varierar från 37 till 89 timmar, medan den för S-warfarin varierar från 21 till 43 timmar. Studier med radioaktivt märkt läkemedel har visat att upp till 92 % av den oralt administrerade dosen återfinns i urinen. Mycket lite warfarin utsöndras oförändrat i urinen. Urinutsöndring sker i form av metaboliter.
Geriatriska patienter
Patienter 60 år eller äldre tycks uppvisa högre än förväntat INR-svar på de antikoagulerande effekterna av warfarin. Orsaken till den ökade känsligheten för de antikoagulerande effekterna av warfarin i denna åldersgrupp är okänd men kan bero på en kombination av farmakokinetiska och farmakodynamiska faktorer. Begränsad information tyder på att det inte finns någon skillnad i clearance av S-warfarin; dock kan det finnas en liten minskning av clearance av R-warfarin hos äldre jämfört med unga. Därför, när patientens ålder ökar, krävs vanligtvis en lägre dos warfarin för att producera en terapeutisk nivå av antikoagulering [se DOSERING OCH ADMINISTRERING ].
asiatiska patienter
Asiatiska patienter kan behöva lägre start- och underhållsdoser av warfarin. En icke-kontrollerad studie av 151 kinesiska öppenvårdspatienter stabiliserade på warfarin för olika indikationer rapporterade ett genomsnittligt dagligt warfarinbehov på 3,3 ± 1,4 mg för att uppnå ett INR på 2 till 2,5. Patienternas ålder var den viktigaste bestämningsfaktorn för warfarinbehovet hos dessa patienter, med ett progressivt lägre warfarinbehov med stigande ålder.
Farmakogenomik
CYP2C9 och VKORC1 polymorfismer
S-enantiomeren av warfarin metaboliseras huvudsakligen till 7-hydroxiwarfarin av CYP2C9, ett polymorft enzym. Variantallelerna, CYP2C9*2 och CYP2C9*3, resulterar i minskad in vitro CYP2C9 enzymatisk 7-hydroxylering av S-warfarin. Frekvensen av dessa alleler hos kaukasier är cirka 11 % och 7 % för CYP2C9*2 respektive CYP2C9*3.
Andra CYP2C9-alleler associerade med minskad enzymatisk aktivitet förekommer vid lägre frekvenser, inklusive *5, *6 och *11 alleler i populationer av afrikansk härkomst och *5, *9 och *11 alleler hos kaukasier.
Warfarin minskar regenereringen av vitamin K från vitamin K-epoxid i vitamin K-cykeln genom hämning av VKOR, ett multiproteinenzymkomplex. Vissa enkelnukleotidpolymorfismer i VKORC1-genen (t.ex. .1639G>A) har associerats med variabla warfarindoskrav.
VKORC1- och CYP2C9-genvarianter förklarar generellt den största andelen kända variationer i doskraven för warfarin.
CYP2C9 och VKORC1 genotypinformation, när den är tillgänglig, kan hjälpa till vid valet av den initiala dosen warfarin [se DOSERING OCH ADMINISTRERING ].
Kliniska studier
Förmaksflimmer
fem prospektiva, randomiserade, kontrollerade kliniska prövningar som involverade 3711 patienter med icke-reumatisk AF, minskade warfarin signifikant risken för systemisk tromboembolism inklusive stroke (se tabell 4). Riskminskningen varierade från 60 % till 86 % i alla utom en prövning (CAFA: 45 %), som stoppades tidigt på grund av publicerade positiva resultat från två av dessa prövningar. Incidensen av större blödningar i dessa studier varierade från 0,6 % till 2,7 % (se tabell 4).
Studier på patienter med både AF och mitralstenos tyder på en fördel av antikoagulering med COUMADIN [se DOSERING OCH ADMINISTRERING ].
Mekaniska och bioprotetiska hjärtklaffar
I en prospektiv, randomiserad, öppen, positivt kontrollerad studie på 254 patienter med mekaniska hjärtklaffproteser, visade sig det tromboemboliska fria intervallet vara signifikant längre hos patienter som behandlades med enbart warfarin jämfört med patienter behandlade med dipyridamol/aspirin (p.
en prospektiv, öppen klinisk studie som jämförde måttlig (INR 2,65) kontra högintensiva (INR 9,0) warfarinterapier hos 258 patienter med mekaniska hjärtklaffproteser, inträffade tromboembolism med liknande frekvens i de två grupperna (4,0 och 3,7 händelser per 1000) patientår). Större blödningar var vanligare i högintensiva gruppen. Resultaten av denna studie presenteras i tabell 6.
I en randomiserad studie med 210 patienter som jämförde två intensiteter av warfarinbehandling (INR 2,0-2,25 vs. INR 2,5-4,0) under en tremånadersperiod efter byte av vävnadshjärtklaff, inträffade tromboembolism med liknande frekvens i de två grupperna (större emboliska händelser) 2,0 % respektive 1,9 % och mindre emboliska händelser 10,8 % respektive 10,2 %). Större blödningar inträffade hos 4,6 % av patienterna i INR-gruppen med högre intensitet jämfört med noll i INR-gruppen med lägre intensitet.
Hjärtinfarkt
WARIS (The Warfarin Re-Infarction Study) var en dubbelblind, randomiserad studie av 1214 patienter 2 till 4 veckor efter infarkt behandlade med warfarin till ett mål-INR på 2,8 till 4,8. Det primära effektmåttet var en sammansättning av total mortalitet och återkommande infarkt. En sekundär endpoint av cerebrovaskulära händelser utvärderades. Genomsnittlig uppföljning av patienterna var 37 månader. Resultaten för varje endpoint separat, inklusive en analys av vaskulär död, ges i tabell 7.
WARIS II (The Warfarin, Aspirin, Re-Infarction Study) var en öppen, randomiserad studie av 3630 patienter inlagda på sjukhus för akut hjärtinfarkt behandlade med warfarin till ett mål INR 2,8 till 4,2, aspirin 160 mg per dag, eller warfarin till en mål INR 2,0 till 2,5 plus aspirin 75 mg per dag före utskrivning från sjukhus. Det primära effektmåttet var en sammansättning av död, icke-fatal reinfarkt eller tromboembolisk stroke. Den genomsnittliga observationstiden var cirka 4 år. Resultaten för WARIS II finns i tabell 8.
Det fanns ungefär fyra gånger så många allvarliga blödningsepisoder i de två grupperna som fick warfarin än i gruppen som fick enbart acetylsalicylsyra. Större blödningsepisoder var inte vanligare bland patienter som fick acetylsalicylsyra plus warfarin än bland de som fick enbart warfarin, men förekomsten av mindre blödningsepisoder var högre i den kombinerade terapigruppen.
PATIENTINFORMATION
COUMADIN® (COU-ma-din) (warfarinnatrium)
Vilken är den viktigaste informationen jag borde veta om COUMADIN 5mg?
COUMADIN kan orsaka blödningar som kan vara allvarliga och ibland leda till döden. Detta beror på att COUMADIN är ett blodförtunnande läkemedel som minskar risken för att blodproppar bildas i din kropp.
- Du kan ha en högre risk för blödning om du tar COUMADIN och:
- är 65 år eller äldre
- har en historia av mag- eller tarmblödning
- har högt blodtryck (hypertoni)
- har en historia av stroke, eller "mini-stroke" (övergående ischemisk attack eller TIA)
- har allvarlig hjärtsjukdom
- har lågt blodvärde eller cancer
- har haft trauma, såsom en olycka eller operation
- har njurproblem
- ta andra läkemedel som ökar risken för blödning, inklusive:
- ett läkemedel som innehåller heparin
- andra läkemedel för att förebygga eller behandla blodproppar
- icke-steroida antiinflammatoriska läkemedel (NSAID)
- ta warfarinnatrium under lång tid. Warfarinnatrium är den aktiva ingrediensen i COUMADIN.
Berätta för din vårdgivare om du tar något av dessa läkemedel. Fråga din vårdgivare om du är osäker på om din medicin är en listad ovan.
Många andra läkemedel kan interagera med COUMADIN 1mg och påverka den dos du behöver eller öka COUMADIN 1mg biverkningar. Ändra eller sluta inte med några av dina mediciner eller påbörja några nya mediciner innan du pratat med din läkare.
Ta inte andra läkemedel som innehåller warfarinnatrium medan du tar COUMADIN.
- Ta ditt vanliga blodprov för att kontrollera ditt svar på COUMADIN. Detta blodprov kallas ett INR-test. INR-testet kontrollerar hur snabbt ditt blod koagulerar. Din vårdgivare kommer att bestämma vilka INR-nummer som är bäst för dig. Din dos av COUMADIN 2 mg kommer att justeras för att hålla din INR inom ett målområde för dig.
- Ring din vårdgivare omedelbart om du får något av följande tecken eller symtom på blödningsproblem:
- smärta, svullnad eller obehag
- huvudvärk, yrsel eller svaghet
- ovanliga blåmärken (blåmärken som utvecklas utan känd orsak eller växer i storlek)
- näsblod
- blödande tandkött
- blödning från skärsår tar lång tid att sluta
- menstruationsblödning eller vaginal blödning som är tyngre än normalt
- rosa eller brun urin
- röd eller svart avföring
- hosta blod
- kräks blod eller material som ser ut som kaffesump
- Vissa livsmedel och drycker kan interagera med COUMADIN och påverka din behandling och dos.
- Ät en normal, balanserad kost. Prata med din vårdgivare innan du gör några dietförändringar. Ät inte stora mängder bladgröna grönsaker. Bladrika, gröna grönsaker innehåller vitamin K. Vissa vegetabiliska oljor innehåller också stora mängder vitamin K. För mycket vitamin K kan sänka effekten av COUMADIN.
- Berätta alltid för alla dina vårdgivare att du tar COUMADIN.
- Bär eller bär information om att du tar COUMADIN.
Se "Vilka är de möjliga biverkningarna av COUMADIN 1mg?" för mer information om biverkningar.
Vad är COUMADIN?
COUMADIN är receptbelagt läkemedel som används för att behandla blodproppar och för att minska risken för att blodproppar bildas i din kropp. Blodproppar kan orsaka stroke, hjärtinfarkt eller andra allvarliga tillstånd om de bildas i benen eller lungorna.
Vem ska inte ta COUMADIN?
Ta inte COUMADIN 5 mg om:
- din risk att få blödningsproblem är högre än den möjliga nyttan av behandlingen. Din vårdgivare kommer att avgöra om COUMADIN är rätt för dig.
- du är gravid om du inte har en mekanisk hjärtklaff. COUMADIN kan orsaka fosterskador, missfall eller död hos ditt ofödda barn.
- du är allergisk mot warfarin eller något av övriga innehållsämnen i COUMADIN. Se slutet av denna bipacksedel för en komplett lista över ingredienser i COUMADIN.
Innan du tar COUMADIN
Berätta för din vårdgivare om alla dina medicinska tillstånd, inklusive om du:
- har blödningsproblem
- faller ofta
- har leverproblem
- har njurproblem eller genomgår dialys
- har högt blodtryck
- har ett hjärtproblem som kallas kongestiv hjärtsvikt
- har diabetes
- planerar att genomgå någon operation eller tandingrepp
- har andra medicinska tillstånd
- är gravid eller planerar att bli gravid. Se "Vem bör inte ta COUMADIN 2mg?" Din vårdgivare kommer att göra ett graviditetstest innan du påbörjar behandlingen med COUMADIN. Kvinnor som kan bli gravida bör använda effektiv preventivmedel under behandlingen och i minst 1 månad efter den sista dosen av COUMADIN.
- ammar. Du och din vårdgivare bör bestämma om du ska ta COUMADIN och amma. Kontrollera ditt barn för blåmärken eller blödningar om du tar COUMADIN och ammar.
Berätta för alla dina vårdgivare och tandläkare att du tar COUMADIN. De bör prata med vårdgivaren som skrev ut COUMADIN 1 mg till dig innan du har gjort det några operation eller tandingrepp. Din COUMADIN kan behöva stoppas under en kort tid eller så kan du behöva justera din dos.
Berätta för din vårdgivare om alla mediciner du tar, inklusive receptbelagda och receptfria läkemedel, vitaminer och växtbaserade kosttillskott. Vissa av dina andra läkemedel kan påverka hur COUMADIN verkar. Vissa läkemedel kan öka risken för blödning. Ser "Vad är den viktigaste informationen jag borde veta om COUMADIN?"
Hur ska jag ta COUMADIN 1mg?
- Ta COUMADIN 1mg precis som ordinerats. Din vårdgivare kommer att justera din dos då och då beroende på ditt svar på COUMADIN.
- Du måste ta regelbundna blodprover och besöka din läkare för att övervaka ditt tillstånd.
- Om du missar en dos COUMADIN, ring din vårdgivare. Ta dosen så snart som möjligt samma dag. Låt bli ta en dubbel dos av COUMADIN 5 mg nästa dag för att kompensera för en missad dos.
- Ring din vårdgivare omedelbart om du:
- ta för mycket COUMADIN
- är sjuka med diarré, en infektion eller har feber
- falla eller skada dig själv, särskilt om du slår i huvudet. Din vårdgivare kan behöva kontrollera dig.
Vad ska jag undvika när jag tar COUMADIN 5mg?
- Utför ingen aktivitet eller sport som kan orsaka allvarliga skador.
Vilka är de möjliga biverkningarna av COUMADIN?
COUMADIN kan orsaka allvarliga biverkningar inklusive:
- Ser "Vad är den viktigaste informationen jag borde veta om COUMADIN?"
- Död av hudvävnad (hudnecros är eller kallbrand). Detta kan hända strax efter start av COUMADIN. Det händer eftersom blodproppar bildas och blockerar blodflödet till ett område av din kropp. Ring din vårdgivare omedelbart om du har smärta, färg eller temperaturförändringar i någon del av kroppen. Du kan behöva medicinsk vård direkt för att förhindra dödsfall eller förlust (amputering) av din drabbade kroppsdel.
- Njurproblem. Njurskador kan inträffa hos personer som tar COUMADIN. Berätta omedelbart för din vårdgivare om du får blod i urinen. Din vårdgivare kan göra tester oftare under behandling med COUMADIN 2 mg för att kontrollera blödningar om du redan har njurproblem.
- "Lila tås syndrom." Ring din vårdgivare direkt om du har ont i tårna och de ser lila eller mörka ut.
Dessa är inte alla biverkningar av COUMADIN. För mer information, fråga din vårdgivare eller apotekspersonal. Ring din läkare för medicinsk rådgivning om biverkningar. Du kan rapportera biverkningar till FDA på 1..800-FDA-1088.
Hur ska jag förvara COUMADIN 5mg?
- Förvara COUMADIN vid 59°F till 86°F (15°C till 30°C).
- Förvara COUMADIN 2 mg i en väl tillsluten behållare
- Håll COUMADIN borta från ljus och fukt.
- Följ instruktionerna från din läkare eller apotekspersonal om det rätta sättet att slänga föråldrade eller oanvända COUMADIN.
- Kvinnor som är gravida ska inte hantera krossade eller trasiga COUMADIN-tabletter.
Förvara COUMADIN 1mg och alla läkemedel utom räckhåll för barn.
Allmän information om säker och effektiv användning av COUMADIN.
Läkemedel skrivs ibland ut för andra ändamål än de som anges i en läkemedelsguide. Använd inte COUMADIN 5mg för ett tillstånd som det inte ordinerats för. Ge inte COUMADIN 2 mg till andra personer, även om de har samma symtom som du har. Det kan skada dem.
Du kan be din vårdgivare eller apotekspersonal om information om COUMADIN som är skriven för vårdpersonal.
Vilka är ingredienserna i COUMADIN 1mg tabletter?
Aktiv beståndsdel: warfarinnatrium
Inaktiva Ingredienser : laktos, stärkelse och magnesiumstearat, dessutom:
1 mg: D&C Red No. 6 Barium Lake
2 mg: FD&C Blue No. 2 Aluminium Lake och FD&C Red No. 40 Aluminium Lake
2,5 mg: D&C Yellow No. 10 Aluminium Lake och FD&C Blue No. 1 Aluminium Lake
3 mg: FD&C Yellow No. 6 Aluminium Lake, FD&C Blue No. 2 Aluminium Lake och FD&C Red No. 40 Aluminium Lake
4 mg: FD&C Blue No. 1 Aluminium Lake
5 mg: FD&C Yellow No. 6 Aluminium Lake
mg: FD&C Yellow No. 6 Aluminium Lake och FD&C Blue No. 1 Aluminium Lake
7,5 mg: D&C Yellow No. 10 Aluminium Lake och FD&C Yellow No. 6 Aluminium Lake
Denna medicineringsguide har godkänts av US Food and Drug Administration.
