Preventivmedel: Ovral 300mcg Norgestrel Användning, biverkningar och dosering. Pris i onlineapotek. Generiska läkemedel utan recept.
LO/OVRAL®-28 (norgestrel och etinylestradiol) Tabletter
Patienter bör informeras om att orala preventivmedel inte skyddar mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar (STD) såsom klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
BESKRIVNING
Varje LO/OVRAL 300 mcg tablett innehåller 0,3 mg norgestrel (dl-13-beta-etyl-17-alfa-etinyl-17-beta-hydroxigon-4-en-3-on), ett helt syntetiskt gestagen och 0,03 mg av etinylestradiol, (19-nor-17a-pregna-1,3,5 (10)-trien-20-yn-3,17-diol). De inaktiva ingredienserna som finns är cellulosa, laktos, magnesiumstearat och polakrilinkalium.
INDIKATIONER
Orala preventivmedel är indicerade för att förebygga graviditet hos kvinnor som väljer att använda denna produkt som preventivmetod.
P-piller är mycket effektiva. Tabell I listar typiska frekvenser av oavsiktliga graviditeter för användare av kombinerade p-piller och andra preventivmedel. Effektiviteten av dessa preventivmetoder, förutom sterilisering, spiral och implantat, beror på tillförlitligheten med vilken de används. Korrekt och konsekvent användning av metoder kan resultera i lägre felfrekvens.
DOSERING OCH ADMINISTRERING
För att uppnå maximal preventiveffekt måste Lo/Ovral 300 mcg tas exakt enligt anvisningarna och med intervaller som inte överstiger 24 timmar. Möjligheten av ägglossning och befruktning före påbörjad medicinering bör övervägas.
Doseringen av Lo/Ovral 300mcg är en tablett dagligen under 21 dagar i följd per menstruationscykel enligt föreskrivet schema. Tabletterna avbryts sedan i 7 dagar (tre veckor på, en vecka ledigt).
Det rekommenderas att Lo/Ovral 300mcg tabletter tas vid samma tidpunkt varje dag.
Under den första medicineringscykeln instrueras patienten att ta en Lo/Ovral 300 mcg tablett dagligen under tjugoen dagar i följd, med början på den första dagen (start dag 1) av hennes menstruationscykel eller på söndagen efter att hennes mens börjar ( Söndag start). (Första dagen av menstruationen är dag ett.) Tabletterna avbryts sedan i en vecka (7 dagar). Abstinensblödning bör vanligtvis inträffa inom 3 dagar efter avslutad behandling med Lo/Ovral och kanske inte har avslutats innan nästa förpackning påbörjas. (Om Lo/Ovral 300mcg först tas senare än den första dagen av en menstruationscykel eller postpartum, bör preventivmedel inte användas på Lo/Ovral 300mcg förrän efter de första sju på varandra följande dagarna av användning och en icke-hormonell reservmetod för födseln kontroll bör användas under dessa 7 dagar. För söndagsstart: Preventivmedelsberoende bör inte sättas på Lo/Ovral förrän efter de första sju på varandra följande dagarna av användning, och en icke-hormonell reservmetod för preventivmedel bör användas under dessa 7 dagar Möjligheten till ägglossning och befruktning innan medicinering påbörjas bör övervägas.)
Patienten påbörjar sin nästa och alla efterföljande 21-dagarskurer med Lo/Ovral 300 mikrogram tabletter samma veckodag som hon påbörjade sin första kur, enligt samma schema: 21 dagar på-7 dagar ledigt. Hon börjar ta sina tabletter den 8:e dagen efter den sista tabletten i föregående förpackning, oavsett om en menstruation har inträffat eller fortfarande pågår. Om patienten i någon cykel börjar ta tabletter senare än rätt dag, bör hon skydda sig mot graviditet genom att använda en icke-hormonell reservmetod för preventivmedel tills hon har tagit en tablett dagligen i 7 dagar i följd.
När patienten byter från en 21-dagarsbehandling med tabletter ska hon vänta 7 dagar efter sin sista tablett innan hon börjar med Lo/Ovral. Hon kommer troligen att uppleva abstinensblödningar under den veckan. Hon ska vara säker på att det inte går mer än 7 dagar efter hennes tidigare 21-dagarsregim. När patienten byter från en 28-dagarsbehandling med tabletter, ska hon starta sin första förpackning med Lo/Ovral 300mcg dagen efter sin sista tablett. Hon ska inte vänta några dagar mellan förpackningarna. Patienten kan byta vilken dag som helst från ett p-piller som endast innehåller gestagen och bör börja med Lo/Ovral nästa dag. Om patienten byter från ett implantat eller en injektion ska patienten börja med Lo/Ovral 300 mcg samma dag som implantatet tas bort eller den dag då nästa injektion skulle ske. Vid byte från ett p-piller, injektion eller implantat som endast innehåller gestagen, bör patienten rådas att använda en icke-hormonell reservmetod för preventivmedel under de första 7 dagarna av tablettintag.
Om stänkblödning eller genombrottsblödning uppstår, instrueras patienten att fortsätta med samma kur. Denna typ av blödning är vanligtvis övergående och utan betydelse; men om blödningen är ihållande eller långvarig, rekommenderas patienten att konsultera sin läkare. Även om graviditet är osannolik om Lo/Ovral tas enligt instruktionerna, om abstinensblödning inte uppstår, måste möjligheten till graviditet övervägas. Om patienten inte har följt det föreskrivna schemat (missat en eller flera tabletter eller börjat ta dem en dag senare än hon borde ha), bör sannolikheten för graviditet övervägas vid tidpunkten för den första uteblivna menstruationen och lämpliga diagnostiska åtgärder vidtas. . Om patienten har följt den föreskrivna regimen och missar två på varandra följande perioder, bör graviditet uteslutas. Hormonpreventivmedel bör avbrytas om graviditet bekräftas.
För ytterligare patientinstruktioner angående missade tabletter, se VAD MAN GÖR OM DU MISSAR PILLER avsnitt i DETALJERAD PATIENTMÄRKNING Nedan.
Varje gång patienten missar två eller flera tabletter ska hon också använda en annan preventivmetod tills hon har tagit en tablett dagligen i sju dagar i följd. Om genombrottsblödning inträffar efter glömda tabletter, är den vanligtvis övergående och har ingen betydelse. Möjligheten för ägglossning ökar för varje dag som schemalagda tabletter missas.
Lo/Ovral kan påbörjas tidigast dag 28 efter förlossningen, hos den icke ammande mamman eller efter en abort i andra trimestern på grund av den ökade risken för tromboembolism (se KONTRAINDIKATIONER, VARNINGAR, och FÖRSIKTIGHETSÅTGÄRDER beträffande tromboembolisk sjukdom ). Patienten bör rådas att använda en icke-hormonell reservmetod under de första 7 dagarna av tabletttagning. Men om samlag redan har förekommit, bör graviditet uteslutas innan man börjar använda kombinerade p-piller eller så måste patienten vänta på sin första menstruation. Vid abort i första trimestern, om patienten börjar med Lo/Ovral 300mcg omedelbart, behövs inga ytterligare preventivmedel.
HUR LEVERERAS
Lo/Ovral 300 mcg tabletter (0,3 mg norgestrel och 0,03 mg etinylestradiol) finns i förpackningar med 6 PILPAK-dispensrar med 21 tabletter vardera enligt följande:
NDC 0008-0078, vit, rund tablett märkt "WYETH" och "78".
Förvara vid kontrollerad rumstemperatur 20°C till 25°C (68°F till 77°F).
Referenser lämnas på begäran.
Wyeth Laboratories, A Wyeth-Ayerst Company, Philadelphia, PA 19101. Rev 07/03. FDA Rev datum: 3/6/2002
BIEFFEKTER
En ökad risk för följande allvarliga biverkningar (se VARNINGAR avsnitt för ytterligare information) har associerats med användning av orala preventivmedel:
Tromboemboliska och trombotiska störningar och andra vaskulära problem (inklusive tromboflebit och venös trombos med eller utan lungemboli, mesenterisk trombos, arteriell tromboembolism, hjärtinfarkt, hjärnblödning, cerebral trombos, cerebral trombos med eller utan lungemboli, mesenterisk trombos, arteriell tromboembolism, hjärtinfarkt, hjärnblödning, cerebral trombos, karcinom, heplasma och reproduktiv blodproppar eller godartade levertumörer), okulära lesioner (inklusive retinal vaskulär trombos), sjukdom i gallblåsan, kolhydrat- och lipideffekter, förhöjt blodtryck och huvudvärk inklusive migrän.
Följande biverkningar har rapporterats hos patienter som får orala preventivmedel och tros vara läkemedelsrelaterade (alfabetisk listade):
Akne Amenorré Anafylaktiska/anafylaktoida reaktioner, inklusive urtikaria, angioödem och allvarliga reaktioner med andnings- och cirkulationssymtom Genombrottsblödning Bröstförändringar: ömhet, smärta, förstoring, sekretion Budd-Chiaris syndrom Cervikal erosion och sekretion, kolestatisk kolinflammation, gulsot Kolestatinflammation Hornhinnan krökning (brantning), förändring i Minskande amning när den ges omedelbart efter förlossningen Yrsel Ödem/vätskeretention Erythema multiforme Erythema nodosum Mag-tarmsymtom (såsom buksmärtor, kramper och uppblåsthet) Hirsutism Intolerans mot kontaktlinser Libido, förändringar i håravfall av hårstrån Melasma/kloasma som kan kvarstå Menstruationsflöde, förändringar i humörförändringar, inklusive depression Illamående Nervositet Pankreatit Porfyri, exacerbation av hudutslag (allergiska) serumfolatnivåer, minskning av fläckar Systemisk lupus erythematosus, förvärring av tillfällig infertilitet efter avslutad behandling, inklusive vaginit. g candidiasis Åderbråck, förvärring av kräkningar Vikt eller aptit (ökning eller minskning), förändring i
Följande biverkningar har rapporterats hos användare av orala preventivmedel:
Grå starr Cystitliknande syndrom Dysmenorré Hemolytiskt uremiskt syndrom Hemorragiskt utbrott Synsneurit, som kan leda till partiell eller fullständig synförlust Porfyri Premenstruellt syndrom Njurfunktion, nedsatt
LÄKEMEDELSINTERAKTIONER
Förändringar i preventivmedelseffektivitet i samband med samtidig administrering av andra produkter:
Preventivmedelseffektiviteten kan minska när hormonella preventivmedel administreras samtidigt med antibiotika, antikonvulsiva medel och andra läkemedel som ökar metabolismen av preventivmedelssteroider. Detta kan resultera i oavsiktlig graviditet eller genombrottsblödning. Exempel inkluderar rifampin, rifabutin, barbiturater, primidon, fenylbutazon, fenytoin, dexametason, karbamazepin, felbamat, oxkarbazepin, topiramat, griseofulvin och modafinil.
Flera fall av preventivmedelssvikt och genombrottsblödning har rapporterats i litteraturen vid samtidig administrering av antibiotika såsom ampicillin och andra penicilliner, och tetracykliner, möjligen på grund av en minskning av den enterohepatiska recirkulationen av östrogener. Kliniska farmakologiska studier som undersöker läkemedelsinteraktioner mellan kombinerade orala preventivmedel och dessa antibiotika har dock rapporterat inkonsekventa resultat. Enterohepatisk återcirkulation av östrogener kan också minskas av substanser som minskar tarmens transittid.
Flera av anti-HIV-proteashämmarna har studerats med samtidig administrering av orala kombinerade hormonella preventivmedel; signifikanta förändringar (ökning och minskning) i plasmanivåerna av östrogen och gestagen har noterats i vissa fall. Säkerheten och effekten av orala preventivmedel kan påverkas vid samtidig administrering av anti-HIV-proteashämmare. Hälso- och sjukvårdspersonal bör hänvisa till etiketten för de individuella anti-HIV-proteashämmarna för ytterligare information om läkemedelsinteraktioner.
Växtbaserade produkter som innehåller johannesört (Hypericum perforatum) kan inducera leverenzymer (cytokrom P 450) och p-glykoproteintransportör och kan minska effektiviteten av preventivmedelssteroider. Detta kan också resultera i genombrottsblödning.
Vid samtidig användning av produkter och substanser innehållande etinylöstradiol som kan leda till minskade plasmakoncentrationer av steroidhormon, rekommenderas att en icke-hormonell reservmetod för preventivmedel används utöver det vanliga intaget av Lo/Ovral. Om användning av en substans som leder till minskade plasmakoncentrationer av etinylöstradiol krävs under en längre tidsperiod, bör kombinerade orala preventivmedel inte betraktas som det primära preventivmedlet.
Efter utsättning av substanser som kan leda till minskade plasmakoncentrationer av etinylöstradiol, rekommenderas användning av en icke-hormonell reservmetod för preventivmedel under 7 dagar. Längre användning av en reservmetod är att rekommendera efter utsättning av substanser som har lett till induktion av levermikrosomala enzymer, vilket resulterat i minskade etinylöstradiolkoncentrationer. Det kan ta flera veckor tills enzyminduktionen har avtagit helt, beroende på dosering, användningslängd och hastigheten för eliminering av den inducerande substansen.
Ökning av plasmanivåer i samband med samtidigt administrerade läkemedel
Samtidig administrering av atorvastatin och vissa orala preventivmedel som innehåller etinylestradiol ökar AUC-värdena för etinylöstradiol med cirka 20 %. Mekanismen för denna interaktion är okänd. Askorbinsyra och paracetamol ökar biotillgängligheten av etinylöstradiol eftersom dessa läkemedel fungerar som kompetitiva hämmare för sulfatering av etinylöstradiol i mag-tarmväggen, en känd väg för eliminering av etinylestradiol. CYP 3A4-hämmare som indinavir, itrakonazol, ketokonazol, flukonazol och troleandomycin kan öka plasmahormonnivåerna. Troleandomycin kan också öka risken för intrahepatisk kolestas vid samtidig administrering med kombinerade orala preventivmedel.
Förändringar i plasmanivåer av samtidigt administrerade läkemedel:
Hormonella kombinerade preventivmedel som innehåller vissa syntetiska östrogener (t.ex. etinylestradiol) kan hämma metabolismen av andra föreningar. Ökade plasmakoncentrationer av ciklosporin, prednisolon och andra kortikosteroider och teofyllin har rapporterats vid samtidig administrering av orala preventivmedel. Minskade plasmakoncentrationer av paracetamol och ökad clearance av temazepam, salicylsyra, morfin och klofibrinsyra, på grund av induktion av konjugation (särskilt glukuronidering), har noterats när dessa läkemedel administrerades med orala preventivmedel.
Förskrivningsinformationen för samtidig medicinering bör konsulteras för att identifiera potentiella interaktioner.
Interaktioner med laboratorietester
Vissa endokrina- och leverfunktionstester och blodkomponenter kan påverkas av orala preventivmedel:
VARNINGAR
Cigarettrökning ökar risken för allvarliga kardiovaskulära biverkningar vid användning av p-piller. Denna risk ökar med åldern och med omfattningen av rökning (i epidemiologiska studier var 15 eller fler cigaretter per dag associerade med en signifikant ökad risk) och är ganska markant hos kvinnor över 35 år. Kvinnor som använder p-piller bör starkt avrådas från att röka.
Användning av p-piller är förknippad med ökade risker för flera allvarliga tillstånd inklusive venösa och arteriella trombotiska och tromboemboliska händelser (såsom hjärtinfarkt, tromboembolism och stroke), leverneoplasi, gallblåsan och hypertoni, även om risken för allvarlig sjuklighet eller dödligheten är mycket liten hos friska kvinnor utan bakomliggande riskfaktorer. Risken för sjuklighet och dödlighet ökar signifikant i närvaro av andra bakomliggande riskfaktorer såsom vissa ärftliga eller förvärvade trombofilier, hypertoni, hyperlipidemier, fetma, diabetes och kirurgi eller trauma med ökad risk för trombos.
Läkare som förskriver p-piller bör känna till följande information om dessa risker.
Informationen i denna bipacksedel baseras huvudsakligen på studier utförda på patienter som använde p-piller med högre doser av östrogener och gestagener än de som används idag. Effekten av långvarig användning av p-piller med lägre doser av både östrogener och gestagener återstår att fastställa.
Under hela denna märkning är epidemiologiska studier rapporterade av två typer: retrospektiva eller fallkontrollstudier och prospektiva eller kohortstudier. Fallkontrollstudier ger ett mått på den relativa risken för sjukdom, nämligen förhållandet mellan förekomsten av en sjukdom bland användare av orala preventivmedel och den bland icke-användare. Den relativa risken ger ingen information om den faktiska kliniska förekomsten av en sjukdom. Kohortstudier ger ett mått på hänförbar risk, vilket är skillnaden i förekomst av sjukdom mellan användare av orala preventivmedel och icke-användare. Den hänförbara risken ger information om den faktiska förekomsten av en sjukdom i befolkningen. För ytterligare information hänvisas läsaren till en text om epidemiologiska metoder.
Tromboemboliska störningar och andra vaskulära problem
Hjärtinfarkt
En ökad risk för hjärtinfarkt har tillskrivits orala preventivmedel. Denna risk finns främst hos rökare eller kvinnor med andra underliggande riskfaktorer för kranskärlssjukdom såsom högt blodtryck, hyperkolesterolemi, sjuklig fetma och diabetes. Den relativa risken för hjärtinfarkt för nuvarande p-piller-användare har uppskattats till två till sex. Risken är mycket låg under 30 år.
Rökning i kombination med användning av orala preventivmedel har visat sig bidra väsentligt till förekomsten av hjärtinfarkter hos kvinnor i mitten av trettioårsåldern eller äldre, där rökning står för majoriteten av överfallen. Dödligheten i samband med cirkulationssjukdom har visats öka avsevärt hos rökare över 35 år och icke-rökare över 40 år (tabell II) bland kvinnor som använder p-piller.
Dödlighet i cirkulationssjukdomar per 100 000 KVINNOVÅR PER ÅLDER, RÖKSTATUS OCH ANVÄNDNING AV ORAL PRIVATMEDEL 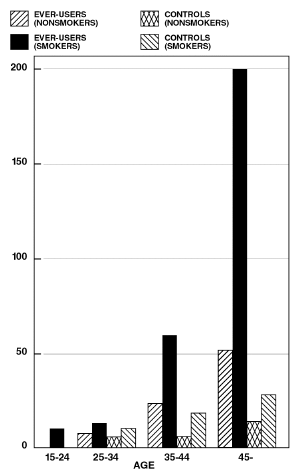
TABELL II. (Anpassad från PM Layde och V. Beral, Lancet, 1:541-546, 1981.)
Orala preventivmedel kan förvärra effekterna av välkända riskfaktorer, såsom högt blodtryck, diabetes, hyperlipidemier, ålder och fetma. I synnerhet är vissa gestagener kända för att minska HDL-kolesterol och orsaka glukosintolerans, medan östrogener kan skapa ett tillstånd av hyperinsulinism. P-piller har visat sig öka blodtrycket bland användare (se VARNINGAR ). Liknande effekter på riskfaktorer har associerats med en ökad risk för hjärtsjukdomar. Orala preventivmedel måste användas med försiktighet hos kvinnor med riskfaktorer för hjärt-kärlsjukdom.
Venös trombos och tromboembolism
En ökad risk för venös tromboembolisk och trombotisk sjukdom i samband med användning av orala preventivmedel är väl etablerad. Fallkontrollstudier har funnit att den relativa risken för användare jämfört med icke-användare är 3 för den första episoden av ytlig ventrombos, 4 till 11 för djup ventrombos eller lungemboli och 1,5 till 6 för kvinnor med predisponerande tillstånd för venös tromboembolisk sjukdom . Kohortstudier har visat att den relativa risken är något lägre, cirka 3 för nya fall och cirka 4,5 för nya fall som kräver sjukhusvård. Den ungefärliga incidensen av djup ventrombos och lungemboli hos användare av lågdos (
En två- till fyrfaldig ökning av den relativa risken för postoperativa tromboemboliska komplikationer har rapporterats vid användning av orala preventivmedel. Den relativa risken för venös trombos hos kvinnor som har predisponerande tillstånd är dubbelt så stor som för kvinnor utan sådana medicinska tillstånd. Om möjligt ska orala preventivmedel avbrytas minst fyra veckor före och i två veckor efter elektiv kirurgi av en typ som är förknippad med en ökad risk för tromboembolism och under och efter långvarig immobilisering. Eftersom den omedelbara postpartumperioden också är förknippad med en ökad risk för tromboembolism, bör orala preventivmedel påbörjas tidigast fyra veckor efter förlossningen hos kvinnor som väljer att inte amma, eller en graviditetsavbrytande i mitten av halvåret.
Cerebrovaskulära sjukdomar
P-piller har visat sig öka både de relativa och hänförbara riskerna för cerebrovaskulära händelser (trombotiska och hemorragiska stroke), även om risken generellt sett är störst bland äldre (> 35 år), hypertensiva kvinnor som också röker. Hypertoni visade sig vara en riskfaktor för både användare och icke-användare, för båda typerna av stroke, medan rökning interagerade för att öka risken för hemorragiska stroke.
en stor studie har den relativa risken för trombotiska stroke visats variera från 3 för normotensiva användare till 14 för användare med svår hypertoni. Den relativa risken för hemorragisk stroke rapporteras vara 1,2 för icke-rökare som använde p-piller, 2,6 för rökare som inte använde p-piller, 7,6 för rökare som använde p-piller, 1,8 för normotensiva användare och 25,7 för användare med svår hypertoni. Den hänförbara risken är också större hos äldre kvinnor. P-piller ökar också risken för stroke hos kvinnor med andra bakomliggande riskfaktorer som vissa ärftliga eller förvärvade trombofilier, hyperlipidemier och fetma.
Kvinnor med migrän (särskilt migrän/huvudvärk med fokala neurologiska symtom, se KONTRAINDIKATIONER ) som tar kombinerade p-piller kan löpa en ökad risk för stroke.
Dosrelaterad risk för kärlsjukdom från p-piller
Ett positivt samband har observerats mellan mängden östrogen och gestagen i p-piller och risken för vaskulär sjukdom. En minskning av serumhögdensitetslipoproteiner (HDL) har rapporterats med många progestationella medel. En minskning av högdensitetslipoproteiner i serum har associerats med en ökad förekomst av ischemisk hjärtsjukdom. Eftersom östrogener ökar HDL-kolesterol beror nettoeffekten av ett oralt preventivmedel på en uppnådd balans mellan doser av östrogen och gestagen och arten och den absoluta mängden gestagen som används i preventivmedlet. Mängden av båda hormonerna bör beaktas vid valet av ett oralt preventivmedel.
Att minimera exponeringen för östrogen och gestagen är i linje med goda terapeutiska principer. För en speciell kombination av östrogen/gestagen bör den förskrivna doseringsregimen vara en som innehåller den minsta mängden östrogen och gestagen som är förenlig med en låg misslyckandefrekvens och den individuella patientens behov. Nya acceptorer av p-piller bör startas på preparat som innehåller den lägsta östrogenhalten som bedöms vara lämplig för den enskilda patienten.
Fortsatt risk för kärlsjukdom
Det finns två studier som har visat på bestående risk för kärlsjukdom för ständigt använda p-piller. I en studie i USA kvarstår risken för att utveckla hjärtinfarkt efter att ha avslutat p-piller i minst 9 år för kvinnor 40 till 49 år som hade använt p-piller i fem eller fler år, men denna ökade risk har inte påvisats i andra åldersgrupper. I en annan studie i Storbritannien kvarstod risken för att utveckla cerebrovaskulär sjukdom i minst 6 år efter avslutad behandling med p-piller, även om överrisken var mycket liten. Båda studierna utfördes dock med orala preventivmedelsformuleringar innehållande 50 mikrogram eller mer östrogen.
Uppskattningar av dödlighet vid användning av preventivmedel
En studie samlade in data från en mängd olika källor som har uppskattat dödligheten i samband med olika preventivmetoder vid olika åldrar (tabell III). Dessa uppskattningar inkluderar den kombinerade risken för dödsfall förknippad med preventivmetoder plus risken hänförlig till graviditet i händelse av metodfel. Varje preventivmetod har sina specifika fördelar och risker. Studien drog slutsatsen att med undantag för användare av p-piller 35 år och äldre som röker och 40 år och äldre som inte röker, är dödligheten i samband med alla preventivmedel mindre än den som är förknippad med förlossning. Observationen av en möjlig ökning av risken för dödlighet med åldern för användare av orala preventivmedel baseras på data som samlades in på 1970-talet - men rapporterades inte förrän 1983. Nuvarande klinisk praxis innebär dock användning av formuleringar med lägre östrogendos kombinerat med noggrann begränsning av användning av orala preventivmedel till kvinnor som inte har de olika riskfaktorer som anges i denna märkning.
På grund av dessa förändringar i praxis och även på grund av vissa begränsade nya data som tyder på att risken för hjärt-kärlsjukdom med användning av p-piller nu kan vara mindre än vad som tidigare observerats, ombads den rådgivande kommittén för läkemedel för fertilitet och mödrahälsa att granska ämnet 1989. Kommittén drog slutsatsen att även om riskerna för kardiovaskulära sjukdomar kan öka vid användning av p-piller efter 40 års ålder hos friska icke-rökare kvinnor (även med de nyare lågdosformuleringarna), finns det större potentiella hälsorisker förknippade med graviditet i äldre kvinnor och med de alternativa kirurgiska och medicinska ingrepp som kan vara nödvändiga om sådana kvinnor inte har tillgång till effektiva och acceptabla preventivmedel.
Därför rekommenderade kommittén att fördelarna med användning av orala preventivmedel av friska rökfria kvinnor över 40 kan uppväga de möjliga riskerna. Naturligtvis bör äldre kvinnor, liksom alla kvinnor som tar p-piller, ta lägsta möjliga dosformulering som är effektiv.
TABELL III-ÅRLIGT ANTAL FÖDELSERELATERADE ELLER METOD-RELATERADE DÖDSFALL FÖRENADE MED KONTROLL AV FRUKTILITET PER 100 000 ICKE STERILA KVINNOR, ENLIGT FERTILITETSKONTROLLMETOD OCH ENLIGT ÅLDER
Karcinom i reproduktionsorgan och bröst
Ett flertal epidemiologiska studier har undersökt sambandet mellan användningen av p-piller och förekomsten av bröst- och livmoderhalscancer.
Risken för att få diagnosen bröstcancer kan vara något ökad bland nuvarande och nyligen använda p-piller. Denna överrisk tycks dock minska med tiden efter utsättande av p-piller och 10 år efter avslutad behandling försvinner den ökade risken. Vissa studier rapporterar en ökad risk med användningstiden medan andra studier inte gör det och inga konsekventa samband har hittats med dos eller typ av steroid. Vissa studier har rapporterat en liten riskökning för kvinnor som först använder p-piller vid en yngre ålder. De flesta studier visar ett liknande riskmönster vid användning av p-piller oavsett kvinnans reproduktiva historia eller hennes familjebröstcancerhistoria.
Bröstcancer som diagnostiserats hos nuvarande eller tidigare OC-användare tenderar att vara mindre kliniskt avancerade än hos icke-användare.
Kvinnor med känt eller misstänkt bröstcancer eller personlig historia av bröstcancer bör inte använda p-piller eftersom bröstcancer vanligtvis är en hormonellt känslig tumör.
Vissa studier tyder på att användning av orala preventivmedel har associerats med en ökning av risken för cervikal intraepitelial neoplasi eller invasiv livmoderhalscancer i vissa populationer av kvinnor. Det fortsätter dock att finnas kontroverser om i vilken utsträckning sådana fynd kan bero på skillnader i sexuellt beteende och andra faktorer.
Trots många studier av sambandet mellan kombinerad användning av orala preventivmedel och bröst- och livmoderhalscancer, har ett orsak-och-verkan samband inte fastställts.
Hepatisk neoplasi
Godartade leveradenom är associerade med användning av orala preventivmedel, även om förekomsten av godartade tumörer är sällsynt i USA. Indirekta beräkningar har uppskattat den hänförbara risken till att ligga i intervallet 3,3 fall/100 000 för användare, en risk som ökar efter fyra eller fler års användning. Ruptur av sällsynta, godartade leveradenom kan orsaka dödsfall genom intraabdominal blödning.
Studier från Storbritannien har visat en ökad risk att utveckla hepatocellulärt karcinom hos långvariga (> 8 år) p-piller.
Dessa cancerformer är dock extremt sällsynta i USA, och den hänförbara risken (den överdrivna förekomsten) av levercancer hos användare av orala preventivmedel närmar sig mindre än en per miljon användare.
Okulära lesioner
Det har förekommit kliniska fallrapporter av retinal trombos i samband med användning av orala preventivmedel som kan leda till partiell eller fullständig synförlust. Orala preventivmedel ska avbrytas om det finns oförklarlig partiell eller fullständig synförlust; uppkomst av proptos eller dubbelsidighet; papillödem; eller retinala vaskulära lesioner. Lämpliga diagnostiska och terapeutiska åtgärder bör vidtas omedelbart.
Användning av p-piller före eller under tidig graviditet
Omfattande epidemiologiska studier har inte visat någon ökad risk för fosterskador hos spädbarn födda av kvinnor som har använt p-piller före graviditeten. Studier tyder inte heller på en teratogen effekt, särskilt inte när det gäller hjärtavvikelser och lemminskningsdefekter, när de tas oavsiktligt under tidig graviditet (se KONTRAINDIKATIONER avsnitt ).
Administrering av orala preventivmedel för att framkalla abstinensblödning bör inte användas som ett graviditetstest. P-piller bör inte användas under graviditet för att behandla hotad eller vanemässig abort.
Det rekommenderas att för alla patienter som har missat två på varandra följande perioder, bör graviditet uteslutas innan man fortsätter att använda p-piller. Om patienten inte har följt det föreskrivna schemat, bör möjligheten till graviditet övervägas vid tidpunkten för den första uteblivna menstruationen. Användning av orala preventivmedel ska avbrytas om graviditet bekräftas.
Gallblåsan sjukdom
Kombinerade p-piller kan förvärra befintlig gallblåssjukdom och kan påskynda utvecklingen av denna sjukdom hos tidigare asymtomatiska kvinnor. Tidigare studier har rapporterat en ökad livstids relativ risk för gallblåsoperationer hos användare av p-piller och östrogener. Nyare studier har dock visat att den relativa risken för att utveckla gallblåsan bland användare av orala preventivmedel kan vara minimal. De senaste fynden av minimal risk kan vara relaterade till användningen av orala preventivmedel som innehåller lägre hormonella doser av östrogener och gestagener.
Kolhydrat- och lipidmetaboliska effekter
Orala preventivmedel har visat sig orsaka glukosintolerans hos en betydande andel av användarna. Orala preventivmedel som innehåller mer än 75 mcg östrogener orsakar hyperinsulinism, medan lägre doser av östrogen orsakar mindre glukosintolerans. Gestagen ökar insulinutsöndringen och skapar insulinresistens, denna effekt varierar med olika progestationella medel. Hos den icke-diabetiska kvinnan verkar dock orala preventivmedel inte ha någon effekt på fastande blodsocker. På grund av dessa påvisade effekter bör prediabetiska och diabetiska kvinnor observeras noggrant när de tar p-piller.
En liten del av kvinnorna kommer att ha ihållande hypertriglyceridemi när de tar p-piller. Som diskuterats tidigare (se VARNINGAR, och FÖRSIKTIGHETSÅTGÄRDER ), förändringar i serumtriglycerider och lipoproteinnivåer har rapporterats hos användare av orala preventivmedel.
Förhöjt blodtryck
Kvinnor med okontrollerad hypertoni bör inte börja med hormonellt preventivmedel. En ökning av blodtrycket har rapporterats hos kvinnor som tar p-piller, och denna ökning är mer sannolikt hos äldre användare av p-piller och vid fortsatt användning. Data från Royal College of General Practitioners och efterföljande randomiserade studier har visat att förekomsten av hypertoni ökar med ökande mängder gestagener.
Kvinnor med högt blodtryck eller hypertonirelaterade sjukdomar eller njursjukdomar i anamnesen bör uppmuntras att använda en annan preventivmetod. Om kvinnor med högt blodtryck väljer att använda p-piller, bör de övervakas noggrant, och om signifikant förhöjt blodtryck inträffar, bör p-piller avbrytas (se KONTRAINDIKATIONER avsnitt ). För de flesta kvinnor kommer förhöjt blodtryck att återgå till det normala efter att ha slutat med p-piller, och det finns ingen skillnad i förekomsten av högt blodtryck bland aldrig- och aldrig-användare.
Huvudvärk
Uppkomsten eller exacerbationen av migrän eller utveckling av huvudvärk med ett nytt mönster som är återkommande, ihållande eller allvarligt kräver utsättande av p-piller och utvärdering av orsaken. (Ser VARNINGAR och KONTRAINDIKATIONER. )
Blödning Oregelbundenheter
Genombrottsblödning och stänkblödning uppträder ibland hos patienter som använder orala preventivmedel, särskilt under de första tre månaderna av användning. Typen och dosen av gestagen kan vara viktig. Om blödningen kvarstår eller återkommer, bör icke-hormonella orsaker övervägas och adekvata diagnostiska åtgärder vidtas för att utesluta malignitet eller graviditet i händelse av genombrottsblödning, som vid eventuell onormal vaginal blödning. Om patologi har uteslutits kan tid eller byte av en annan formulering lösa problemet. Hos vissa kvinnor kan det hända att abstinensblödningar inte uppstår under intervallet "tablettfria" eller "inaktiva tabletter". Om p-piller inte har tagits enligt anvisningarna före den första uteblivna abstinensblödningen, eller om två på varandra följande abstinensblödningar saknas, ska tabletttagningen avbrytas och en icke-hormonell preventivmetod bör användas tills möjligheten till graviditet utesluts.
Vissa kvinnor kan stöta på amenorré eller oligomenorré efter p-piller (eventuellt med anovulering), särskilt när ett sådant tillstånd var preexisterande.
Ektopisk graviditet
Utomkvedshavandeskap såväl som intrauterin graviditet kan förekomma vid misslyckande med preventivmedel.
FÖRSIKTIGHETSÅTGÄRDER
Allmän
Patienter bör informeras om att orala preventivmedel inte skyddar mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar (STD) såsom klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
Fysisk undersökning och uppföljning
En periodisk personlig och familjehistoria och fullständig fysisk undersökning är lämpliga för alla kvinnor, inklusive kvinnor som använder orala preventivmedel. Den fysiska undersökningen kan dock skjutas upp till efter påbörjad p-piller om kvinnan begär det och bedömer lämpligt av läkaren. Den fysiska undersökningen bör innehålla särskild hänvisning till blodtryck, bröst, buk och bäckenorgan, inklusive cervikal cytologi, och relevanta laboratorietester. I händelse av odiagnostiserad, ihållande eller återkommande onormal vaginal blödning, bör lämpliga diagnostiska åtgärder vidtas för att utesluta malignitet. Kvinnor med en stark familjehistoria av bröstcancer eller som har bröstknölar bör övervakas med särskild försiktighet.
Lipidstörningar
Kvinnor som behandlas för hyperlipidemier bör följas noggrant om de väljer att använda p-piller. Vissa gestagener kan höja LDL-nivåerna och kan göra kontrollen av hyperlipidemier svårare. (Ser VARNINGAR )
Hos patienter med defekter i lipoproteinmetabolismen kan preparat innehållande östrogen vara associerade med sällsynta men signifikanta förhöjningar av plasmatriglycerider som kan leda till pankreatit.
Leverfunktion
Om gulsot utvecklas hos någon kvinna som får hormonella preventivmedel, bör medicineringen avbrytas. Steroidhormoner kan metaboliseras dåligt hos patienter med nedsatt leverfunktion.
Vätskeretention
P-piller kan orsaka en viss grad av vätskeretention. De ska förskrivas med försiktighet, och endast med noggrann övervakning, till patienter med tillstånd som kan förvärras av vätskeretention.
Emotionella störningar
Patienter som blir kraftigt deprimerade när de tar p-piller bör sluta med medicineringen och använda en alternativ preventivmetod i ett försök att avgöra om symtomet är drogrelaterat. Kvinnor med en historia av depression bör observeras noggrant och läkemedlet avbrytas om betydande depression inträffar.
Kontaktlinser
Kontaktlinsbärare som utvecklar synförändringar eller förändringar i linstolerans bör utvärderas av en ögonläkare.
Gastrointestinala
Diarré och/eller kräkningar kan minska hormonabsorptionen vilket resulterar i minskade serumkoncentrationer.
Carcinogenes
Ser avsnittet VARNINGAR.
Graviditet
Graviditetskategori X. Se KONTRAINDIKATIONER och VARNINGAR avsnitt.
Ammande mödrar
Små mängder orala preventivmedelssteroider och/eller metaboliter har identifierats i mjölken hos ammande mödrar, och ett fåtal negativa effekter på barnet har rapporterats, inklusive gulsot och bröstförstoring. Dessutom kan kombinerade p-piller som ges under postpartumperioden störa amningen genom att minska mängden och kvaliteten på bröstmjölken. Om möjligt bör den ammande mamman rådas att inte använda kombinerade p-piller utan att använda andra former av preventivmedel tills hon helt har avvänt sitt barn.
Fertilitet efter utsättning
Användare av kombinerade p-piller kan uppleva en viss fördröjning av att bli gravid efter utsättning av p-piller, särskilt de kvinnor som hade oregelbunden menstruationscykel före användning. Befruktningen kan vara försenad i genomsnitt 1-2 månader bland kvinnor som slutar p-piller jämfört med kvinnor som slutar med icke-hormonella preventivmetoder.
Kvinnor som inte vill bli gravida efter utsättning av p-piller bör rådas att använda en annan preventivmetod.
Pediatrisk användning
Säkerhet och effekt av Lo/Ovral tabletter har fastställts hos kvinnor i fertil ålder. Säkerhet och effekt förväntas vara desamma för postpubertala ungdomar under 16 år och för användare 16 år och äldre. Användning av denna produkt före menarche är inte indicerat.
Geriatrisk användning
Denna produkt har inte studerats på kvinnor över 65 år och är inte indicerad för denna population.
Information till patienten
Ser Patientmärkning .
ÖVERDOS
Symtom på överdosering av p-piller hos vuxna och barn kan vara illamående, kräkningar och dåsighet/trötthet; abstinensblödning kan förekomma hos kvinnor. Det finns ingen specifik motgift och ytterligare behandling av överdosering, om nödvändigt, riktas mot symtomen.
Icke-kontraceptiva hälsofördelar
Följande icke-kontraceptiva hälsofördelar relaterade till användningen av orala preventivmedel stöds av epidemiologiska studier som till stor del använde orala preventivmedelsformuleringar innehållande doser som översteg 0,035 mg etinylestradiol eller 0,05 mg mestranol.
Effekter på mens:
Ökad regelbundenhet i menstruationscykeln Minskad blodförlust och minskad förekomst av järnbristanemi Minskad förekomst av dysmenorré
Effekter relaterade till hämning av ägglossning:
Minskad förekomst av funktionella ovariecystor Minskad förekomst av ektopiska graviditeter
Effekter från långvarig användning:
Minskad förekomst av fibroadenom och fibrocystisk sjukdom i bröstet Minskad förekomst av akut bäckeninflammatorisk sjukdom Minskad incidens av endometriecancer Minskad förekomst av äggstockscancer
KONTRAINDIKATIONER
P-piller i kombination bör inte användas till kvinnor med något av följande tillstånd:
Tromboflebit eller tromboemboliska störningar Tidigare anamnes på djup ventromboflebit eller tromboemboliska sjukdomar Cerebral-vaskulär eller kranskärlssjukdom (nuvarande eller historia) Trombogene valvulopatier Trombogene rytmrubbningar Större operationer med långvarig immobilisering Symtom Diabetes med okontrollerad kärlsjukdom med okontrollerad fokalisering Symtom med oregelbunden fostersjukdom med kärlsjukdomar hypertension. eller misstänkt bröstcancer eller personlig historia av bröstcancer Karcinom i livmoderslemhinnan eller annan känd eller misstänkt östrogenberoende neoplasiOdiagnostiserad onormal blödning i könsorganen Kolestatisk gulsot vid graviditet eller gulsot med tidigare p-pilleranvändning Leveradenom eller karcinom, eller aktiv leversjukdom, som eftersom leverfunktionen inte har återgått till det normala. Känd eller misstänkt graviditet Överkänslighet mot någon av komponenterna i Lo/Ovral
KLINISK FARMAKOLOGI
Verkningssätt
P-piller i kombination verkar genom att dämpa gonadotropiner. Även om den primära mekanismen för denna verkan är hämning av ägglossning, inkluderar andra förändringar förändringar i livmoderhalsslemmet (som ökar svårigheten att sperma kommer in i livmodern) och endometrium (vilket minskar sannolikheten för implantation).
PATIENTINFORMATION
Denna produkt (som alla orala preventivmedel) är avsedd att förhindra graviditet. Orala preventivmedel skyddar inte mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar (STDs) som klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
P-piller, även kända som "p-piller" eller "p-piller", tas för att förhindra graviditet, och när de tas på rätt sätt har de en misslyckandefrekvens på cirka 1 % per år när de tas utan att missa några piller. Den genomsnittliga misslyckandefrekvensen är cirka 5 % per år när kvinnor som missar piller ingår. För de flesta kvinnor är p-piller också fria från allvarliga eller obehagliga biverkningar. Men att glömma att ta piller ökar avsevärt chanserna för graviditet.
För de flesta kvinnor kan p-piller tas på ett säkert sätt. Men det finns vissa kvinnor som löper stor risk att utveckla vissa allvarliga sjukdomar som kan vara livshotande eller kan orsaka tillfälligt eller permanent funktionshinder eller dödsfall. Riskerna med att ta p-piller ökar avsevärt om du:
- rök
- har högt blodtryck, diabetes, högt kolesterol eller en tendens att bilda blodproppar eller är överviktiga
- har eller har haft koagulationsstörningar, hjärtinfarkt, stroke, angina pectoris, cancer i bröst eller könsorgan, gulsot, maligna eller godartade levertumörer eller större operation med långvarig immobilisering
- har huvudvärk med neurologiska symtom
Du ska inte ta p-piller om du misstänker att du är gravid eller har oförklarlig vaginal blödning.
Cigarettrökning ökar risken för allvarliga negativa effekter på hjärtat och blodkärlen vid användning av orala preventivmedel. Denna risk ökar med åldern och med mängden rökning (15 eller fler cigaretter per dag har associerats med en signifikant ökad risk) och är ganska markant hos kvinnor över 35 år. Kvinnor som använder p-piller bör inte röka.
De flesta biverkningar av p-piller är inte allvarliga. De vanligaste sådana effekterna är illamående, kräkningar, blödningar mellan menstruationer, viktökning, ömma bröst och svårigheter att använda kontaktlinser. Dessa biverkningar, särskilt illamående och kräkningar, kan avta inom de första tre månaderna efter användning.
De allvarliga biverkningarna av p-piller inträffar mycket sällan, särskilt om du är vid god hälsa och inte röker. Du bör dock veta att följande medicinska tillstånd har förknippats med eller förvärrats av p-piller:
Symtomen som är förknippade med dessa allvarliga biverkningar diskuteras i den detaljerade bipacksedeln som du får tillsammans med din förråd av piller. Meddela din vårdpersonal om du märker några ovanliga fysiska störningar när du tar p-piller. Dessutom kan läkemedel som rifampin, liksom vissa antikonvulsiva medel och vissa antibiotika, örtpreparat som innehåller johannesört (Hypericum perforatum) och hiv/aids-läkemedel minska effektiviteten av orala preventivmedel.
Olika studier ger motstridiga rapporter om sambandet mellan bröstcancer och användning av p-piller.
Användning av orala preventivmedel kan öka din chans att få diagnosen bröstcancer något, särskilt om du började använda hormonella preventivmedel vid en yngre ålder.
Efter att du slutat använda hormonella preventivmedel börjar risken att få diagnosen bröstcancer minska och försvinna 10 år efter att du slutat använda p-piller. Det är inte känt om denna något ökade risk för att få diagnosen bröstcancer orsakas av p-piller. Det kan vara så att kvinnor som tog p-piller undersöktes oftare, så att bröstcancer var mer sannolikt att upptäckas.
Du bör göra regelbundna bröstundersökningar av en sjukvårdspersonal och undersöka dina egna bröst varje månad. Berätta för din vårdpersonal om du har en familjehistoria av bröstcancer eller om du har haft bröstknölar eller ett onormalt mammografi. Kvinnor som för närvarande har eller har haft bröstcancer ska inte använda p-piller eftersom bröstcancer vanligtvis är en hormonkänslig tumör.
Vissa studier har funnit en ökning av förekomsten av cancer i livmoderhalsen hos kvinnor som använder p-piller. Detta fynd kan dock vara relaterat till andra faktorer än användningen av p-piller. Det finns inte tillräckligt med bevis för att utesluta möjligheten att p-piller kan orsaka sådana cancerformer.
Att ta kombinationspiller ger några viktiga icke-kontraceptiva hälsofördelar. Dessa inkluderar mindre smärtsam menstruation, mindre menstruationsblodförlust och anemi, färre bäckeninfektioner och färre cancerformer i äggstockarna och livmoderns slemhinna.
Var noga med att diskutera eventuella medicinska tillstånd du kan ha med din sjukvårdspersonal. Din vårdpersonal kommer att ta en medicinsk historia och familjehistoria innan du förskriver p-piller och kommer att undersöka dig. Den fysiska undersökningen kan skjutas upp till en annan tidpunkt om du begär det och vårdpersonalen anser att det är lämpligt att skjuta upp den. Du bör undersökas om minst en gång om året när du tar p-piller. Den detaljerade patientinformationsbroschyren ger dig ytterligare information som du bör läsa och diskutera med din vårdpersonal.
Denna produkt (som alla orala preventivmedel) är avsedd att förhindra graviditet. Det skyddar inte mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar som klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
DETALJERAD PATIENTMÄRKNING
Denna produkt (som alla orala preventivmedel) är avsedd att förhindra graviditet. Orala preventivmedel skyddar inte mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar (STDs) som klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
INTRODUKTION
Varje kvinna som överväger att använda p-piller ("p-piller" eller "p-piller") bör förstå fördelarna och riskerna med att använda denna form av preventivmedel. Denna bipacksedel ger dig mycket av den information du behöver för att fatta detta beslut och hjälper dig också att avgöra om du löper risk att utveckla någon av de allvarliga biverkningarna av p-piller. Det kommer att berätta hur du ska ta p-piller ordentligt så att det blir så effektivt som möjligt. Denna broschyr är dock inte en ersättning för en noggrann diskussion mellan dig och din vårdpersonal. Du bör diskutera informationen i denna bipacksedel med honom eller henne, både när du börjar ta p-piller och under dina återbesök. Du bör också följa din vårdpersonals råd när det gäller regelbundna kontroller medan du går på p-piller.
EFFEKTIVITET HOS ORALA PRIVATMEDEL
Orala preventivmedel eller "p-piller" eller "p-piller" används för att förhindra graviditet och är mer effektiva än de flesta andra icke-kirurgiska p-piller. När de tas på rätt sätt utan att missa några piller är chansen att bli gravid cirka 1 % per år. Den genomsnittliga misslyckandefrekvensen är cirka 5 % per år när kvinnor som missar piller ingår. Chansen att bli gravid ökar för varje missat piller under menstruationscykeln.
Som jämförelse är den genomsnittliga misslyckandefrekvensen för andra preventivmetoder under det första användningsåret följande:
VEM BÖR INTE TAR ORAL PRIVATMEDEL
Cigarettrökning ökar risken för allvarliga negativa effekter på hjärtat och blodkärlen vid användning av orala preventivmedel. Denna risk ökar med åldern och med mängden rökning (15 eller fler cigaretter per dag har associerats med en signifikant ökad risk) och är ganska markant hos kvinnor över 35 år. Kvinnor som använder p-piller bör inte röka.
Vissa kvinnor bör inte ta p-piller. Du ska inte ta p-piller om du har något av följande tillstånd:
- Historik av hjärtinfarkt eller stroke
- Historik av blodproppar i benen (tromboflebit), lungor (lungemboli) eller ögon
- Historik av blodproppar i benens djupa vener
- Känd eller misstänkt bröstcancer eller cancer i slemhinnan i livmodern, livmoderhalsen eller slidan eller vissa hormonellt känsliga cancerformer
- Levertumör (godartad eller cancerös)
- Bröstsmärta (angina pectoris)
- Oförklarlig vaginal blödning (tills en diagnos ställs av din läkare)
- Gulning av det vita i ögonen eller på huden (gulsot) under graviditeten eller vid tidigare användning av p-piller
- Känd eller misstänkt graviditet
- Hjärtklaff- eller hjärtrytmrubbningar som kan vara förknippade med bildandet av blodproppar
- Diabetes påverkar din cirkulation
- Huvudvärk med neurologiska symtom
- Okontrollerat högt blodtryck
- Aktiv leversjukdom med onormala leverfunktionstester
- Allergi eller överkänslighet mot någon av komponenterna i Lo/Ovral
- Ett behov av operation med långvarig sängläge
Berätta för din sjukvårdspersonal om du har något av dessa tillstånd. Din läkare kan rekommendera en annan preventivmetod.
ÖVRIGA ÖVERVÄGANDEN INNAN DU TAR ORALA PRIVATMEDEL
Berätta för din vårdpersonal om du eller någon familjemedlem någonsin har haft:
- Bröstknölar, fibrocystisk sjukdom i bröstet, en onormal bröströntgen eller mammografi
- Diabetes
- Förhöjt kolesterol eller triglycerider
- Högt blodtryck
- En tendens att bilda blodproppar
- Migrän eller annan huvudvärk eller epilepsi
- Depression
- Gallblåsa, lever, hjärta eller njursjukdom
- Historik om knappa eller oregelbundna menstruationer
Kvinnor med något av dessa tillstånd bör kontrolleras ofta av sin läkare om de väljer att använda p-piller. Se också till att informera din sjukvårdspersonal om du röker eller tar några mediciner.
RISKER MED ATT TA ORAL PRIVATMEDEL
1. Risk för att utveckla blodproppar
Blodproppar och blockering av blodkärl är de allvarligaste biverkningarna av att ta p-piller och kan orsaka dödsfall eller allvarlig funktionsnedsättning. I synnerhet kan en propp i benen orsaka tromboflebit och en propp som går till lungorna kan orsaka en plötslig blockering av kärlet som transporterar blod till lungorna. I sällsynta fall uppstår proppar i ögats blodkärl och kan orsaka blindhet, dubbelseende eller nedsatt syn.
Användare av p-piller har en högre risk att utveckla blodproppar jämfört med icke-användare. Denna risk är högst under det första året av p-pilleranvändning.
Om du tar p-piller och behöver elektiv kirurgi, behöver stanna i sängen för en långvarig sjukdom eller skada, eller nyligen har fött barn, kan du löpa risk att utveckla blodproppar. Du bör rådfråga din läkare om att sluta använda p-piller tre till fyra veckor före operationen och inte ta p-piller under två veckor efter operationen eller under sängläge. Du bör inte heller ta p-piller strax efter förlossningen av ett barn eller en graviditetsavbrott i mitten av trimestern. Det är lämpligt att vänta i minst fyra veckor efter förlossningen om du inte ammar. Om du ammar bör du vänta tills du har avvänt ditt barn innan du använder p-piller. (Se även avsnittet om amning i ALLMÄNNA FÖRSIKTIGHETSÅTGÄRDER. )
2. Hjärtinfarkt och stroke
P-piller kan öka benägenheten att utveckla stroke (stopp eller bristning av blodkärl i hjärnan) och angina pectoris och hjärtinfarkt (blockering av blodkärl i hjärtat). Alla dessa tillstånd kan orsaka dödsfall eller allvarlig funktionsnedsättning.
Rökning ökar avsevärt risken att drabbas av hjärtinfarkt och stroke. Dessutom ökar rökning och användning av p-piller avsevärt chanserna att utveckla och dö i hjärtsjukdom.

Kvinnor med migrän (särskilt migrän/huvudvärk med neurologiska symtom) som tar p-piller kan också löpa högre risk för stroke.
3. Gallblåsan sjukdom
Användare av orala preventivmedel har sannolikt en större risk än icke-användare att få gallblåsan. Denna risk kan vara relaterad till piller som innehåller höga doser av östrogener. Orala preventivmedel kan förvärra befintlig gallblåssjukdom eller påskynda utvecklingen av gallblåssjukdom hos kvinnor som tidigare saknat symtom.
4. Levertumörer
sällsynta fall kan p-piller orsaka godartade men farliga levertumörer. Dessa godartade levertumörer kan brista och orsaka dödlig inre blödning. Dessutom har man hittat ett möjligt men inte säkert samband med p-piller och levercancer i två studier där ett fåtal kvinnor som utvecklat dessa mycket sällsynta cancerformer visade sig ha använt p-piller under långa perioder. Men levercancer är extremt sällsynt. Chansen att utveckla levercancer av att använda p-piller är alltså ännu sällsyntare.
5. Cancer i reproduktionsorgan och bröst
Olika studier ger motstridiga rapporter om sambandet mellan bröstcancer och användning av p-piller.
Användning av orala preventivmedel kan öka din chans att få diagnosen bröstcancer något, särskilt om du började använda hormonella preventivmedel vid en yngre ålder.
Efter att du slutat använda hormonella preventivmedel börjar risken att få diagnosen bröstcancer minska och försvinna 10 år efter att du slutat använda p-piller. Det är inte känt om denna något ökade risk för att få diagnosen bröstcancer orsakas av p-piller. Det kan vara så att kvinnor som tog p-piller undersöktes oftare, så att bröstcancer var mer sannolikt att upptäckas.
Du bör göra regelbundna bröstundersökningar av en sjukvårdspersonal och undersöka dina egna bröst varje månad. Berätta för din vårdpersonal om du har en familjehistoria av bröstcancer eller om du har haft bröstknölar eller ett onormalt mammografi. Kvinnor som för närvarande har eller har haft bröstcancer ska inte använda p-piller eftersom bröstcancer vanligtvis är en hormonkänslig tumör.
Vissa studier har funnit en ökning av förekomsten av cancer i livmoderhalsen hos kvinnor som använder p-piller. Detta fynd kan dock vara relaterat till andra faktorer än användningen av p-piller. Det finns inte tillräckligt med bevis för att utesluta möjligheten att p-piller kan orsaka sådana cancerformer.
6. Lipidmetabolism och inflammation i bukspottkörteln
Hos patienter med onormala lipidnivåer har det rapporterats om signifikanta ökningar av plasmatriglycerider under östrogenbehandling. Detta har lett till inflammation i bukspottkörteln i vissa fall.
BERÄKNAD RISK FÖR DÖDSFÖRANDE AV EN PRÖDELSESMETOD ELLER GRAVIDITET
Alla metoder för preventivmedel och graviditet är förknippade med en risk för att utveckla vissa sjukdomar som kan leda till funktionsnedsättning eller dödsfall. En uppskattning av antalet dödsfall i samband med olika metoder för preventivmedel och graviditet har beräknats och visas i följande tabell.
ÅRLIGT ANTAL FÖDELSERELATERADE ELLER METODRELATERADE DÖDSFALL SOM FÖRENNAS MED KONTROLL AV FRUKTILITET PER 100 000 ICKE STERILA KVINNOR, ENLIGT FRUKTILITETSKONTROLLMETOD OCH ENLIGT ÅLDER
tabellen ovan är risken för dödsfall på grund av någon preventivmetod mindre än risken för förlossning, förutom för användare av p-piller över 35 år som röker och p-pilleranvändare över 40 år även om de inte röker . Det kan ses i tabellen att för kvinnor i åldern 15 till 39 år var risken för död högst vid graviditet (7 till 26 dödsfall per 100 000 kvinnor, beroende på ålder). Bland pilleranvändare som inte röker var risken för dödsfall alltid lägre än den som är förknippad med graviditet för alla åldersgrupper, utom för kvinnor över 40 år, då risken ökar till 32 dödsfall per 100 000 kvinnor, jämfört med 28 associerade med graviditet i den åldern. Men för pilleranvändare som röker och är över 35 år överstiger det uppskattade antalet dödsfall de för andra preventivmedel. Om en kvinna är över 40 år och röker är hennes beräknade risk för död fyra gånger högre (117/100 000 kvinnor) än den uppskattade risken förknippad med graviditet (28/100 000 kvinnor) i den åldersgruppen.
Förslaget att kvinnor över 40 som inte röker inte ska ta p-piller bygger på information från äldre högdostabletter. En rådgivande kommitté från FDA diskuterade denna fråga 1989 och rekommenderade att fördelarna med användning av orala preventivmedel av friska, icke-rökare kvinnor över 40 år kan uppväga de möjliga riskerna. Äldre kvinnor, liksom alla kvinnor som tar p-piller, bör ta ett p-piller som innehåller den minsta mängden östrogen och gestagen som är förenlig med den individuella patientens behov.
VARNINGSSIGNALER
Om någon av dessa biverkningar uppstår när du tar p-piller, kontakta din läkare omedelbart:
- Kraftig bröstsmärta, hosta av blod eller plötslig andnöd (indikerar en möjlig propp i lungan)
- Smärta i vaden (indikerar på en möjlig propp i benet)
- Krossande bröstsmärta eller tyngd i bröstet (indikerar en möjlig hjärtinfarkt)
- Plötslig svår huvudvärk eller kräkningar, yrsel eller svimning, syn- eller talrubbningar, svaghet eller domningar i en arm eller ben (indikerar en möjlig stroke)
- Plötslig partiell eller fullständig synförlust (som indikerar en möjlig propp i ögat)
- Bröstknölar (som indikerar möjlig bröstcancer eller fibrocystisk sjukdom i bröstet; be din läkare att visa dig hur du undersöker dina bröst)
- Svår smärta eller ömhet i magområdet (indikerar på en möjligen sprucken levertumör)
- Svårigheter att sova, svaghet, brist på energi, trötthet eller förändring i humör (kan tyda på svår depression)
- Gulsot eller gulfärgning av huden eller ögongloberna, ofta åtföljd av feber, trötthet, aptitlöshet, mörkfärgad urin eller ljusa tarmrörelser (indikerar möjliga leverproblem)
BIVERKNINGAR AV ORAL PRIVATMEDEL
1. Oregelbunden vaginal blödning
Oregelbunden vaginal blödning eller stänkblödning kan uppstå när du tar p-piller. Oregelbundna blödningar kan variera från lätt färgning mellan menstruationer till genombrottsblödning som är ett flöde ungefär som en vanlig mens. Oregelbundna blödningar inträffar oftast under de första månaderna av p-piller, men kan också uppstå efter att du har tagit p-piller en tid. Sådan blödning kan vara tillfällig och indikerar vanligtvis inte några allvarliga problem. Det är viktigt att fortsätta ta dina piller enligt schemat. Om blödningen inträffar i mer än en cykel eller varar i mer än några dagar, prata med din läkare.
2. Kontaktlinser
Om du använder kontaktlinser och märker en förändring i synen eller en oförmåga att använda dina linser, kontakta din sjukvårdspersonal.
3. Vätskeretention
P-piller kan orsaka ödem (vätskeretention) med svullnad av fingrar eller vrister och kan höja ditt blodtryck. Om du upplever vätskeretention, kontakta din sjukvårdspersonal.
4. Melasma
En fläckig mörkare av huden är möjlig, särskilt i ansiktet.
5. Andra biverkningar
Andra biverkningar kan vara illamående, ömhet i brösten, förändring i aptit, huvudvärk, nervositet, depression, yrsel, håravfall i hårbotten, utslag, vaginalinfektioner, inflammation i bukspottkörteln och allergiska reaktioner.
Om någon av dessa biverkningar stör dig, ring din läkare.
ALLMÄNNA FÖRSIKTIGHETSÅTGÄRDER
1. Utebliven menstruation och användning av p-piller före eller under tidig graviditet
Det kan finnas tillfällen då du kanske inte får menstruation regelbundet efter att du har tagit en cykel med piller. Om du har tagit dina piller regelbundet och missar en menstruation, fortsätt att ta dina piller till nästa cykel men var noga med att informera din läkare. Om du inte har tagit pillren dagligen enligt instruktionerna och missat en mens, eller om du missat två på varandra följande menstruationer, kan du vara gravid. Kontrollera omedelbart med din läkare för att avgöra om du är gravid. Sluta ta p-piller om graviditet bekräftas.
Det finns inga avgörande bevis för att användning av orala preventivmedel är associerad med en ökning av fosterskador när de tas oavsiktligt under tidig graviditet. Tidigare har några studier rapporterat att p-piller kan vara associerade med fosterskador, men dessa fynd har inte bekräftats i nyare studier. Ändå bör p-piller inte användas under graviditet. Du bör kontrollera med din sjukvårdspersonal om riskerna för ditt ofödda barn av någon medicin som tas under graviditeten.
2. Under amning
Om du ammar, rådfråga din läkare innan du börjar använda p-piller. En del av läkemedlet kommer att överföras till barnet i mjölken. Ett fåtal biverkningar på barnet har rapporterats, inklusive gulfärgning av huden (gulsot) och bröstförstoring. Dessutom kan p-piller minska mängden och kvaliteten på din mjölk. Om möjligt, använd inte orala preventivmedel när du ammar. Du bör använda en annan preventivmetod eftersom amning endast ger ett partiellt skydd mot att bli gravid, och detta partiella skydd minskar avsevärt när du ammar under längre perioder. Du bör överväga att börja använda p-piller först efter att du har avvänt ditt barn helt.
3. Laboratorietester
Om du är schemalagd för laboratorietester, berätta för din sjukvårdspersonal att du tar p-piller. Vissa blodprover kan påverkas av p-piller.
4. Läkemedelsinteraktioner
Vissa läkemedel kan interagera med p-piller för att göra dem mindre effektiva för att förebygga graviditet eller orsaka en ökning av genombrottsblödning. Sådana läkemedel inkluderar rifampin, läkemedel som används för epilepsi som barbiturater (till exempel fenobarbital) och fenytoin (DilantinR är ett märke av detta läkemedel), primidon (MysolineR), topiramat (TopamaxR), karbamazepin (Tegretol är ett märke av detta läkemedel) . Johannesört (Hypericum perforatum). Du kan också behöva använda en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) under varje cykel där du tar droger som kan göra p-piller mindre effektiva.
Du kan löpa högre risk för en specifik typ av leverdysfunktion om du tar troleandomycin och p-piller samtidigt.
Var noga med att berätta för din vårdpersonal om du tar eller börjar ta andra mediciner, inklusive receptfria produkter eller växtbaserade produkter medan du tar p-piller.
5. Sexuellt överförbara sjukdomar
Denna produkt (som alla orala preventivmedel) är avsedd att förhindra graviditet. Det skyddar inte mot överföring av HIV (AIDS) och andra sexuellt överförbara sjukdomar som klamydia, genital herpes, genitala vårtor, gonorré, hepatit B och syfilis.
HUR MAN TAR PILLET
VIKTIGA PUNKTER ATT KOMMA IHÅG
INNAN DU BÖRJAR TA DINA P-piller:
1. SE TILL ATT LÄSA DESSA ANVISNINGAR:
Innan du börjar ta dina piller.
Och när som helst är du inte säker på vad du ska göra.
2. RÄTT SÄTT ATT TA PILLET ÄR ATT TA ETT PILLER VARJE DAG SAMTIDIGT.
Om du missar piller kan du bli gravid. Detta inkluderar att starta paketet sent. Ju fler piller du missar, desto mer sannolikt är det att du blir gravid.
3. MÅNGA KVINNOR HAR FLÄCKAR ELLER LÄTT BLÖDNING, ELLER KAN KAN KÄNNA MAG UNDER DE FÖRSTA 1-3 PILLERPACKEN.
Om du får ont i magen, sluta inte ta p-piller. Problemet kommer vanligtvis att försvinna. Om det inte försvinner, kolla med din läkare.
4. SAKNADE PILLER KAN OCKSÅ ORSAKA FLÄCKAR ELLER LÄTT BLÖDNING, även när du tar igen dessa missade piller.
De dagar du tar 2 piller för att kompensera för missade piller kan du också känna dig lite illamående i magen.
5. OM DU HAR Kräkningar (inom 4 timmar efter att du tagit ditt p-piller), bör du följa instruktionerna för VAD DU SKA GÖRA OM DU MISSAR PILLER. OM DU HAR DIARRE, eller OM DU TAR NÅGRA MEDICINER, inklusive vissa antibiotika, kanske dina piller inte fungerar lika bra. Använd en icke-hormonell reservmetod (som kondomer och/eller spermiedödande medel) tills du kollar med din läkare.
6. OM DU HAR PROBLEM MED ATT KOMMA OM ATT TA P-piller, prata med din läkare om hur du kan göra det lättare att ta p-piller eller om att använda en annan preventivmetod.
7. OM DU HAR NÅGRA FRÅGOR ELLER ÄR OSÄKER PÅ INFORMATIONEN I DENNA BESKRIVNING, ring din läkare.
LO/OVRAL® OCH LO/OVRAL®-28 (norgestrel och etinylestradioltabletter)
INNAN DU BÖRJAR TA DINA PILLER
1. BESTÄMMA VILKEN TID PÅ DAGNET DU VILL TA DIN PILLER.
Det är viktigt att ta det vid ungefär samma tid varje dag.
2. TITTA PÅ DITT PILLERFÖRPACKNING FÖR ATT SE OM DET HAR 21 ELLER 28 PILLER:
Förpackningen med 21 piller har 21 "aktiva" vita piller (med hormoner) att ta i 3 veckor, följt av 1 vecka utan piller.
Förpackningen med 28 piller har 21 "aktiva" vita piller (med hormoner) att ta i 3 veckor, följt av 1 veckas rosa påminnelsepiller (utan hormoner).
3. HITTA ÄVEN:
1) var på förpackningen att börja ta piller, och
2) i vilken ordning du ska ta pillren (följ pilarna).
4. SE TILL ATT DU HELT HAR REDO:
EN ANNAN SORT AV PRÖVNSKONTROLL (som kondomer och/eller spermiedödande medel) att använda som backup ifall du missar piller.
ETT EXTRA, HELT PILLERPACK.
NÄR MAN BÖRJA DET FÖRSTA PILLERPACKET
För 21-dagars pillerpaketet har du två val av vilken dag du ska börja ta ditt första pillerpaket. (Ser DAG 1 STARTAR eller SÖNDAG START vägbeskrivning nedan. ) Bestäm med din sjukvårdspersonal vilken som är den bästa dagen för dig. 28-dagars pillerpaketet rymmer endast en SÖNDAGSSTART. Välj en tid på dygnet för båda pillerförpackningarna som är lätta att komma ihåg.
DAG 1 START:
Dessa instruktioner är endast för 21-dagars pillerförpackningen. 28-dagars pillerförpackningen rymmer inte a DAG 1 STARTAR doseringsschema.
1. Ta det första "aktiva" vita pillret i den första förpackningen under de första 24 timmarna av din mens.
2. Du behöver inte använda en icke-hormonell reservmetod för preventivmedel, eftersom du börjar p-piller i början av din mens.
SÖNDAGSSTART:
Dessa instruktioner är för antingen 21-dagars- eller 28-dagars-pillerförpackningen.
1. Ta det första "aktiva" vita pillret i den första förpackningen söndagen efter att mensen har börjat, även om du fortfarande blöder. Om din mens börjar på söndag, påbörja förpackningen samma dag.
2. Använd en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) som reservmetod om du har sex när som helst från den söndag du startar din första förpackning till nästa söndag (7 dagar).
VAD MAN GÖR UNDER MÅNADEN
1. TA ETT PILLER SAMMA TID VARJE DAG TILL FÖRPACKNINGEN ÄR TOM.
Hoppa inte över piller även om du har fläckar eller blödningar mellan menstruationerna eller känner dig illamående.
Hoppa inte över piller även om du inte har sex så ofta.
2. NÄR DU SLUTAR ETT FÖRPACK ELLER BYTTER DITT PILLERMÄRKE:
21 piller: Vänta 7 dagar för att starta nästa förpackning. Du kommer förmodligen att ha mens under den veckan. Se till att det inte går mer än 7 dagar mellan 21-dagarspaket.
28 piller: Börja nästa förpackning dagen efter ditt sista "påminnelse"-piller. Vänta inte några dagar mellan förpackningarna.
VAD MAN GÖR OM DU MISSAR PILLER
P-piller kanske inte är lika effektivt om du missar vita "aktiva" piller, och särskilt om du missar de första eller de sista vita "aktiva" pillren i en förpackning.
Om du FRÖKEN 1 vitt "aktivt" piller:
1. Ta det så snart du kommer ihåg det. Ta nästa tablett vid din vanliga tid. Det betyder att du kan ta 2 piller på 1 dag.
2. Du KAN BLI GRAVID om du har sex under de 7 dagarna efter att du missat p-piller. Du MÅSTE använda en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) som backup under dessa 7 dagar.
Om du FRÖKEN 2 vita "aktiva" piller på rad i VECKA 1 ELLER VECKA 2 av ditt paket:
1. Ta 2 piller den dag du kommer ihåg och 2 piller nästa dag.
2. Ta sedan 1 piller om dagen tills du avslutar förpackningen.
3. Du KAN BLI GRAVID om du har sex under de 7 dagarna efter att du missat p-piller. Du MÅSTE använda en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) som backup under dessa 7 dagar.
Om du FRÖKEN 2 vita "aktiva" piller på rad i 3:e VECKAN:
De Dag 1 Förrätt instruktionerna gäller endast 21-dagars pillerförpackningen. 28-dagars pillerförpackningen rymmer inte en DAG 1 START-dosering. De Söndagsförrätt instruktionerna är för antingen 21-dagars eller 28-dagars pillerförpackningen.
1. Om du är en dag 1-startare:
KASTA UT resten av p-pillerförpackningen och starta en ny förpackning samma dag.
Om du är en söndagsförrättare:
Fortsätt ta 1 piller varje dag fram till söndag.
På söndag, KASTA UT resten av förpackningen och starta ett nytt förpackning med piller samma dag.
2. Du kanske inte har mens den här månaden men detta förväntas. Men om du missar mens två månader i rad, ring din läkare eftersom du kan vara gravid.
3. Du KAN BLI GRAVID om du har sex under de 7 dagarna efter att du missat p-piller. Du MÅSTE använda en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) som backup under dessa 7 dagar.
Om du MISSAR 3 ELLER FLERA vita "aktiva" piller i rad (under de första 3 veckorna):
De Dag 1 Förrätt instruktionerna gäller endast 21-dagars pillerförpackningen. 28-dagars pillerförpackningen rymmer inte a DAG 1 STARTAR doseringsschema. De Söndagsförrätt instruktionerna är för antingen 21-dagars eller 28-dagars pillerförpackningen.
1 Om du är en dag 1-startare:
KASTA UT resten av p-pillerförpackningen och starta en ny förpackning samma dag.
Om du är en söndagsförrättare:
Fortsätt ta 1 piller varje dag fram till söndag.
På söndag, KASTA UT resten av förpackningen och starta ett nytt förpackning med piller samma dag.
2. Du kanske inte har mens den här månaden men detta förväntas. Men om du missar mens två månader i rad, ring din läkare eftersom du kan vara gravid.
3. Du KAN BLI GRAVID om du har sex under de 7 dagarna efter att du missat p-piller. Du MÅSTE använda en icke-hormonell preventivmetod (som kondomer och/eller spermiedödande medel) som backup under dessa 7 dagar.
EN PÅMINNELSE FÖR DE PÅ 28-DAGARS PAKET
Om du glömmer något av de 7 rosa "påminnelse"-pillren under vecka 4:
KASTA pillerna du missat.
Fortsätt ta 1 tablett varje dag tills förpackningen är tom.
Du behöver inte en icke-hormonell reservpreventivmetod om du startar din nästa förpackning i tid.
ÄNTLIGEN, OM DU Fortfarande inte är säker på vad du ska göra åt de p-piller du har missat
Använd en BACK-UP ICKE-HORMONAL PÖDELSEKONTROLLMETOD när du har sex.
FORTsätt TA ETT PILLER VARJE DAG tills du kan nå din läkare.
GRAVIDITET PÅ GRUND AV PILLERFULLT
Incidensen av pillersvikt som resulterar i graviditet är cirka 1 % om det tas varje dag enligt anvisningarna, men den genomsnittliga misslyckandefrekvensen är cirka 5 % inklusive kvinnor som inte alltid tar p-piller exakt enligt anvisningarna utan att missa några piller. Om du blir gravid är risken för fostret minimal, men du bör sluta ta dina piller och diskutera graviditeten med din läkare.
GRAVIDITET EFTER ATT SLUTA PILLET
Det kan finnas en viss fördröjning i att bli gravid efter att du slutat använda p-piller, särskilt om du hade oregelbundna menstruationscykler innan du använde p-piller. Det kan vara tillrådligt att skjuta upp befruktningen tills du börjar menstruera regelbundet när du har slutat ta p-piller och önskar bli gravid.
Det verkar inte finnas någon ökning av fosterskador hos nyfödda barn när graviditeten inträffar strax efter att man slutat p-piller.
Om du inte vill bli gravid bör du använda en annan preventivmetod omedelbart efter att du slutat använda p-piller.
ÖVERDOSERING
Överdosering kan orsaka illamående, kräkningar och trötthet/sömnighet. Abstinensblödning kan
förekommer hos kvinnor. Vid överdosering, kontakta din läkare eller apotekspersonal.
ANNAN INFORMATION
Din vårdpersonal kommer att ta en medicinsk historia och familjehistoria innan du förskriver p-piller och kommer att undersöka dig. Den fysiska undersökningen kan skjutas upp till en annan tidpunkt om du begär det och vårdpersonalen anser att det är lämpligt att skjuta upp den. Du bör omprövas minst en gång om året. Var noga med att informera din sjukvårdspersonal om det finns en familjehistoria av något av de tillstånd som listats tidigare i denna bipacksedel. Var noga med att hålla alla möten med din sjukvårdspersonal, eftersom det här är en tid att avgöra om det finns tidiga tecken på biverkningar av oralt preventivmedel.
Använd inte läkemedlet för något annat tillstånd än det som det ordinerades för. Detta läkemedel har ordinerats specifikt för dig; ge det inte till andra som kanske vill ha p-piller.
HÄLSOFÖRDELAR FRÅN ORALA PRIVATMEDEL
Förutom att förebygga graviditet kan användning av p-piller ge vissa fördelar.
Dom är:
- Menstruationscyklerna kan bli mer regelbundna.
- Blodflödet under menstruationen kan vara lättare och mindre järn kan gå förlorat. Därför är det mindre sannolikt att anemi på grund av järnbrist uppstår.
- Smärta eller andra symtom under menstruationen kan uppträda mer sällan.
- Cystor på äggstockarna kan förekomma mer sällan.
- Utomkvedshavandeskap (tubal) kan förekomma mer sällan.
- Icke-cancerösa cystor eller knölar i bröstet kan förekomma mer sällan.
- Akut bäckeninflammatorisk sjukdom kan förekomma mer sällan.
- Användning av orala preventivmedel kan ge visst skydd mot att utveckla två former av cancer: cancer i äggstockarna och cancer i livmoderns slemhinna.
Om du vill ha mer information om p-piller, fråga din läkare eller apotekspersonal. De har en mer teknisk broschyr som heter Professional Labeling som du kanske vill läsa.
